Болят ли уши при аллергии у детей

Аллергический отит — это вялотекущее воспаление среднего уха аллергической природы. Сопровождается неприятным зудом, ухудшением слуха, специфическими выделениями из ушной полости. Типичные при среднем отите болевые ощущения обычно отсутствуют и могут возникнуть только при присоединении вторичного воспалительного процесса. Диагностика заболевания осуществляется совместно аллергологом и оториноларингологом на основании сбора анамнеза, проведения отоскопии и анализа результатов аллергологических проб. Лечение аллергического отита в основном сводится к элиминации причинно-значимого аллергена и симптоматической терапии.
Общие сведения
Аллергический отит – аллергический воспалительный процесс, локализованный в области среднего уха, который сопровождается отечностью евстахиевой трубы, полости среднего уха и повышенным накоплением выпота в барабанной полости. Несмотря на то, что эта патология выделена как отдельное заболевание, его симптомы сложно назвать высоко специфическими, так как чаще они вовлечены в общий воспалительно-аллергический процесс.
Аллергический отит часто встречается у грудных детей и детей младшего возраста, обычно после перенесенных острых респираторных заболеваний, у лиц со сниженным иммунитетом, у работников химической или любой другой промышленности, связанной с производством или использованием в производственном процессе агрессивных или аллергенных веществ. Заболевание грозит существенным снижение качества жизни ввиду возможного развития тугоухости. Лечением патологии занимаются специалисты в области практической аллергологии и оториноларингологии.

Аллергический отит
Причины
Чаще всего причиной аллергического отита являются либо респираторные, либо контактные аллергены. Из-за анатомического строения и расположения уши чаще подвержены воздействию бактериальных, грибковых, бытовых аллергенов. Реакция гиперчувствительности может возникнуть в ответ на воздействие антигенов лекарственных средств, косметических продуктов, а также химически агрессивных веществ, входящих в состав средств бытовой химии.
Фактором возникновения аллергического отита, среди прочих, является генетическая предрасположенность как к аллергическим заболеваниям в целом, так и к аллергическому отиту в частности. Нарушение строения челюстно-лицевой области любого происхождения увеличивает индивидуальный риск этого заболевания. По этой причине синдром Дауна является серьезным фактором риска развития данной патологии. Врожденные или приобретенные иммунодефициты увеличивают возможность возникновения аллергических заболеваний. Активное или пассивное курение является важной предпосылкой к развитию аллергопатологии. Часто аллергический отит появляется у больных, страдающих такими сопутствующими заболеваниями, как аденоиды, бронхиальная астма, хронический аллергический ринит, крапивница.
Патогенез
Патогенез данного заболевания определяется аллергическим и воспалительным процессами. В результате аллергической реакции возникают патологические изменения в слизистых тканях барабанной перепонки, способствующие подавлению ее иммунных свойств. Это делает ее более доступной для инфекционных агентов, которые могут попадать в нее различными путями, в том числе с током крови или лимфы. Описанный патогенез определяет характерную первичную симптоматику – отек барабанной полости и полости слуховой трубы аллергической природы и скопление специфического по составу выпота, содержащего эозинофилы.
Симптомы
Больные, страдающие аллергическим отитом, обычно отмечают сильный непрекращающийся зуд слухового прохода, выделение вязкой слизи, часто с гноем из ушной полости. Пациенту доставляет дискомфорт шум и чувство заложенности в ухе, снижение слуховой чувствительности. Может возникать ощущение переливания жидкости в ухе после изменения положения головы. Температура тела нормальная, реже субфебрильная, что свидетельствует о неактивном воспалительном процессе. Сильные стреляющие боли наблюдаются только при присоединении вторичной воспалительной реакции.
Осложнения
В силу вялотекущего характера воспаления, а также слабой выраженности и специфичности симптомов, аллергический отит может спровоцировать очень серьезные осложнения при отсутствии своевременной диагностики и лечения. Осложненный аллергический отит грозит снижением остроты слуха и аутофонией – усиленным восприятием собственного голоса одним ухом. Длительное отсутствие правильно подобранного лечения может спровоцировать такие осложнения, как паралич лицевого нерва, атрофия барабанной перепонки, развитие холестеатомы уха – опухолевидного образования, состоящего из омертвевших эпителиальных клеток, гноя, выпота, окруженного капсулой из соединительной ткани.
Диагностика
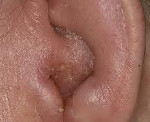
Диагностика проводится путем анализа симптомов, сбора анамнеза на предмет сопутствующих аллергических заболеваний, а также заболеваний, которые являются фактором риска для возникновения аллергического отита. С помощью отоскопии специалист-отоларинголог определяет степень подвижности барабанной перепонки и оценивает состояние ушной полости. Иногда наблюдается покраснение, в некоторых случаях — гнойные выделения или пузыри с желтым содержимым – экссудатом. При проведении пункции барабанной перепонки (парацентеза) выделяется слизистая вязкая жидкость с высоким содержанием эозинофилов. Выявить тугоухость позволяет ряд аудиметрических тестов, что особенно важно при обследовании детей, которым сложно описать свое состояние.
Аллергологический анамнез позволяет принять во внимание генетическую предрасположенность к такого рода заболеваниям, а аллергологические тесты – выявить определенный аллерген, вызывающий реакцию гиперчувствительности. Лабораторная диагностика сводится к анализу периферической крови и отделяемого из уха на содержание эозинофилов. Об аллергической природе заболевания также свидетельствуют отсутствие эффекта от традиционного лечения воспаления среднего уха, улучшение состояния на фоне приема антигистаминных препаратов. Врач-аллерголог может предположить аллергический отит, если больной страдает такими сопутствующими заболеваниями, как бронхиальная астма или аллергический ринит. Факт наличия других аллергических реакций, например, крапивницы, отеков, зуда, также поможет специалисту установить верный диагноз.
Диагностика заболевания у детей осложняется тем, что зачастую маленький пациент не в состоянии точно описать свои дискомфортные ощущения. Некоторые дети определяют субъективные симптомы как «треск», жалуются на чувство наполненности, жидкости в ушах. Заподозрить аллергический отит могут родители или другие взрослые, которые имеют возможность общаться с малышом в течение продолжительного времени. Поводом для посещения кабинета детского отоларинголога могут стать невнимательность, рассеянность, постоянно повышенная громкость голоса, задержка речевого развития ребенка.
Лечение аллергического отита
Комплекс терапевтических мероприятий подбирается специалистом на основе клинической картины, течения заболевания и характера аллергена, вызвавшего его. Для выявления причины врачом-аллергологом проводятся специальные аллергопробы. После определения аллергена по показаниям осуществляется специфическая десенсибилизация (гипосенсибилизация) – длительная регулярная аллергенспецифическая иммунотерапия – инъекционные введения постепенно увеличивающихся концентраций аллергена, начиная с минимальной дозы.
От неприятного зуда ушной полости поможет избавиться местная глюкокортикостероидная терапия: с этой целью используют гидрокортизон, кортикостероидные мази. Также назначаются антигистаминные препараты. Для промываний ушной полости применяют растворы борной кислоты, перекиси водорода (3%), этакридина лактата-1. Пациентам рекомендуется полноценное питание, насыщенное витаминами, а если аллергеном является пищевой продукт – диета, его исключающая. Больным показано лечение сопутствующих респираторных заболеваний аллергической природы (вазомоторного ринита, риносинусопатии). В случае присоединения вторичной инфекции назначаются антибиотики по схеме лечения хронического гнойного отита (препараты выбора – эритромицин, амоксициллин, комбинация сульфаметоксазола с триметопримом).
Чтобы не допустить развития серьезных хронических осложнений при длительном нахождении отделяемого в среднем ухе, осуществляют хирургическое лечение. Проводят общеполостную операцию, которая назначается с целью купирования гнойного процесса, предупреждения его прогрессирования и развития опасных для жизни последствий. Такая операция сопряжена с риском тугоухости и возможной необходимости проведения последующих функциональных операций.
Прогноз и профилактика
При аллергическом отите прогноз у пациентов любого возраста чаще всего благоприятен. Чтобы избежать появления этой патологии, прежде всего, необходимо свести контакты с аллергеном к минимуму, а лучше исключить их совсем. Но в большинстве случаев это сделать непросто, особенно если речь идет об аллергии на сезонную пыльцу, на домашнюю пыль, на шерсть животных. Людям, страдающим от пищевой аллергии проще ограничить контакт с аллергеном, исключив аллергенный продукт из своего рациона.
Своевременная диагностика заболевания специалистом и правильно подобранное лечение существенно снизят риск появления осложнений и помогут избежать хирургического вмешательства. По возможности необходимо избегать самолечения не только в целях профилактики осложнений, но и в целях предотвращения развития резистентности или инициации дополнительных реакции сенсибилизации при приеме неверно подобранных антибиотиков.
Источник
Боли в ушах у детей, как правило, возникают в самый «неподходящий момент»: на отдыхе, в выходные дни, на ночь глядя… Резкая, совершенно неожиданная, зачастую возникающая ночью либо поздним вечером боль в ушах не даёт уснуть, беспокоит и доставляет немало мучений. Как успокоить малыша? Как помочь ребенку и при этом не навредить его здоровью?
Для начала нужно проанализировать ситуацию и понять, какие причины могли вызвать эту боль. Около 75% детей в возрасте до трех лет имеют проблемы с ушными инфекциями. Воспаление среднего уха бывает у половины детей, достигших годовалого возраста. К шестилетнему возрасту эта доля возрастает до 90%. Это связано с особенностями строения евстахиевой трубы у ребенка. Особенно актуальны ушные болезни для детей первого года жизни из-за анатомического и физиологического строения носоглотки: жидкость и бактерии легко попадают из глотки в ухо. Евстахиева труба у детей короткая, широкая и расположена приблизительно на одном уровне с глоткой. К тому же она плохо открывается и закрывается, что все вместе позволяет микробам и выделениям легко попадать из носоглотки в ухо. По мере взросления ребенка эта труба удлиняется, сужается и оказывается расположенной под углом к глотке, в результате выделениям, чтобы попасть в ухо, приходится взбираться вверх. Поэтому частые заболевания ушей проходят у детей с возрастом. Помимо вирусов и бактерий, в детское ушко без труда может попасть любая жидкость, вызвав при этом серьезные воспаления. А случиться такая неприятность может когда угодно: во время купания, при кормлении, даже во время сна — ребенок срыгнет, жидкость затечет в ушко и готово! При простудных и вирусных заболеваниях в дыхательных путях всегда собирается слизь, которая также с легкостью попадает в детское ухо. Поэтому будьте внимательны к малышу, когда он переносит любое респираторное заболевание, и время от времени проверяйте, не болят ли у него ушки.
Больные ушки могут доставлять сильный дискомфорт ребенку, болеть, стрелять, покалывать, и даже возможны различного рода выделения из ушей. Но бывает, что ушная болезнь на первых порах не дает о себе знать, или ребенок не может на нее адекватно отреагировать. Очень часто ушки болят у младенцев, а ведь они еще не умеют объяснять своих ощущений. Здесь все зависит только от родителей…
Итак, в помощь родителям, подробнее о причинах ушной боли у ребенка:
1. Инфекционные заболевания наружного уха… Наружный слуховой проход более чувствителен к инфекции. В нормальном состоянии он защищен от вторжения инфекции слоем ушной серы. Если она становится слишком жидкой, то избыточная влага вызывает размягчение и набухание кожи, выстилающей наружный слуховой проход. Со временем на коже могут появиться трещины. Если же, наоборот, сера подсыхает, то кожа слухового прохода начинает шелушиться, на ней появляются чешуйки, наподобие перхоти. Любое из этих состояний приводит к повышенной чувствительности наружного слухового прохода и к инфекционным заболеваниям.
Самый доброкачественный тип инфекционного поражения уха это наружный отит (известный также под названием «ухо пловца», так как воспаление чаще всего развивается после попадания в ухо большого количества воды). Наружный отит может возникнуть после неудачной попытки почистить уши, если в них случайно попадает средство ухода за волосами или другая раздражающая жидкость. Признаком инфекционного поражения наружного уха является сыпь на коже наружного слухового прохода. Причиной заболевания могут быть болезнетворные бактерии или грибки. Кроме того, в наружной трети слухового прохода часто наблюдаются ссадины, причиной которых бывает введение в ухо инородных предметов (например, ватных фитильков). Лишние предметы, например мелкие волоски при стрижке, могут попасть в ушной канал и раздражать уши. Там же иногда возникают фурункулы.
2. Инфекции среднего уха… Воспаление среднего уха называется средним отитом. Чаще всего это заболевание встречается у младенцев в возрасте от 6 до 24 месяцев и у детей от 4 до 6 лет. После 8-летнего возраста частота заболевания идет на убыль. Инфекционные заболевания среднего уха как вирусные, так и бактериальные являются самой частой причиной ушной боли. Интенсивность боли усиливается при жевании, глотании и высмаркивании, так как эти действия повышают давление в полости среднего уха. Простудные заболевания среднего уха чаще всего возникают осенью и зимой, когда люди собираются вместе в отапливаемых закрытых помещениях, где бактерии и вирусы циркулируют с токами теплого воздуха. Средний отит обычно развивается при отеке евстахиевой трубы, то есть при ее закупорке (об особенностях строения евстахиевой трубы у маленьких детей говорилось чуть выше). Отек же трубы бывает, как правило, следствием простудного заболевания верхних дыхательных путей, аллергической реакции или увеличения или воспаления аденоидов. Раздражение и блокада евстахиевых труб могут развиться, если младенец сосет молоко в положении лежа на спине. Закупорка евстахиевых труб приводит к повышению давления в полости среднего уха и скоплению там жидкости. Воспаление может затронуть барабанную перепонку. Вирусная или бактериальная инфекция может вызвать массу осложнений: повышение давления и скопление жидкости в полости среднего уха, воспаление барабанной перепонки и иногда ее разрыв. В некоторых случаях дети, страдающие средним отитом, выглядят вполне здоровыми. Чаще возникают следующие симптомы: ощущение тяжести в ухе, сильная боль, повышенная нервная возбудимость и раздражительность, ребенок подолгу плачет. У него могут развиться понос, тошнота и рвота, потеря аппетита и слабость или заторможенность. Обычным является чувство давления или переполнения в ухе, а также шум, звон или жужжание в нем. Если разрывается барабанная перепонка, то из среднего уха начинает выделяться сначала кровяные (или сукровичные) выделения, а потом гной. Когда из полости среднего уха вытекает жидкость, давление в ухе снижается; по этой причине после разрыва барабанной перепонки боль обычно стихает. При остром среднем отите барабанная перепонка после разрыва обычно зарастает сама. При хроническом среднем отите целостность барабанной перепонки обычно самостоятельно не восстанавливается, поэтому развивается тугоухость. Целостность барабанной перепонки можно восстановить с помощью хирургической операции.
3. Последствие сильного удара в ухо: после сильного удара головы в области уха из него возможно кровотечение.
4. Инородное тело в ухе: в ухо ребенка может заползти насекомое или случайно попасть мелкий предмет, который трудно извлечь.
5. Ушную боль могут также причинить перепады атмосферного давления (например, при авиаперелетах) или погружение на глубину.
6. Боль может иррадиировать («отдавать») в ухо… Причиной боли могут быть ваши зубы, гланды, язык или челюсть, а кажется, что болят уши.
Симптомы ушной боли:
1. Непонятное беспокойство ребенка. 2. Неожиданный крик ребенка, плачь. 3. Повышение температуры тела. 4. Выделения из носа. 5. Беспокойство ребенка, раздражительность. 6. Ребенок может просыпаться стонать, плакать, кричать по ночам. 7. Ребенка сложно успокоить. 8. Ребенок держится за ухо, трогает его, чешет. 9. Трется головой о подушку. 10. При несильном нажатии на слуховое отверстие, ребенок плачет. 11. Выделения из уха (желтого или зеленоватого цвета, возможно немного крови) — перфорация барабанной перепонки. Обязательно отвезите ребенка к врачу! 12. Хуже сосет грудь (если речь идет о ребенке грудного возраста). 13. Капризничает. 14. Ослабление слуха — может продолжаться до тех пор, пока гной внутри уха не исчезнет полностью, иногда до 4 недель.
Ушная боль становится сильнее ночью, и это — факт. И не только потому, что труднее найти медицинскую помощь, когда все легли спать. Забитые слуховые трубы, которые идут из задней стенки горла к среднему уху, — наиболее распространенная причина ушной боли у детей и взрослых. И ситуация обычно усугубляется насморком, инфекцией в пазухах носа или аллергией. В течение дня вы держите голову прямо и ваши слуховые трубы естественно дренируются в горло. И когда вы жуете или глотаете, мышцы слуховых труб сокращаются, открывая доступ воздуха в среднее ухо. Но ночью, во время сна, все меняется. Вы засыпаете, чувствуя себя просто отлично. Но эти трубы больше не дренируются естественным путем. Вы не так часто глотаете, и они не получают достаточно воздуха. Воздух, уже находившийся в среднем ухе, поглощается и образуется вакуум, всасывающий ушную перепонку внутрь… и… Вы просыпаетесь от сильнейшей ушной боли…
Ваши действия при ушной боли у ребенка.
— Посадите его. Несколько минут в сидячем положении уменьшат отек, и слуховые трубы начнут дренироваться. Глотание поможет ослабить боль. Если речь идет о совсем маленьком ребенке — уложите ребенка так, чтобы его голова была приподнята с помощью подушек.
— Детям постарше можно дать пожевать жевательную резинку. Многие знают, что это способ прочистить уши в самолете, но думали ли вы, что это можно сделать посреди ночи? Мышечное действие во время жевания прочистит слуховые трубы.
— Попросите «зевнуть». Когда вы зеваете, двигаются мышцы, которые открывают слуховые трубы даже лучше, чем при жевании резинки или посасывании леденца.
— Дайте обезболивающее, например, парацетамол или ибупрофен (обезболивание играет важную роль). Не давайте аспирин детям до 12 лет.
— Пользуйтесь сосудосуживающими каплями в нос, носовыми спреями или лекарствами, разжижающими слизь. Очистите нос от возможного содержимого и закапайте в него сосудосуживающие препараты (например, Санорин, Називин, Отривин, Тизин или Виброцил). Это поможет удалить избыточную слизь, закупоривающую евстахиеву трубу. Это также даст отток гною, накопившемуся в среднем ухе, и он по трубе стечет в глотку.
— Можно сделать компресс, только если у ребенка нет температуры. Так как при температуре компрессы противопоказаны. Для компресса возьмите спирт, разделите его с водой пополам. Можно использовать камфорное масло. Только помните, что любая жидкость для компресса должна быть теплой. Делается компресс в 3 слоя. Первый слой смоченной марли выкладывается вокруг ушка. Второй слой делается из вощеной бумаги или полиэтилена. Каждый слой должен быть больше другого. Сверху накладывается ватка. Потом все закручивается шарфом или платом. Ушко прогревается, и ребенку становится легче. Можно приложить к уху теплую грелку, если нет температуры. При повышении температуры тела или при наличии гнойного отделяемого согревающие процедуры строго противопоказаны.
— Если доктор вам прописал капли, например, Отипакс или настойку календулы, их следует согреть. Затем положите ребенка на спинку, поверните набок его головку, потяните ушко вверх и в сторону. Теперь можно закапать в наружный слуховой проход. Попросите ребенка немного полежать. В ушко можно положить кусочек ваты. При гнойном отите и запущенных болезнях уха обязательно прописывают антибиотик! Болезни уха очень опасны, а поэтому данные рекомендации приведены только в ознакомительных целях, консультация врача обязательна!!! Если боль в ухе и повышенная температура сохраняются на протяжении 2 и более дней — обратитесь к врачу. Врач назначит лечение. Вы должны пройти полный курс лечения, назначенный врачом. Если инфекцию не лечить, она может распространиться на головной мозг, что приведет к серьезному, угрожающему жизни заболеванию (менингит). После завершения курса лечения врач должен осмотреть ухо снова, чтобы убедиться в полном выздоровлении. Важно провериться у врача, если есть подозрения на ухудшение слуха. Если вы подозреваете, что ваш ребёнок стал слышать хуже, не может концентрироваться в школе, не реагирует на просьбы или склонен включать телевизор на большую громкость, обязательно проконсультируйтесь с врачом. Необходимо в этой ситуации, чтобы врач также обследовал уши с помощью тимпанометра для определения давления в ушах.
Как постараться предотвратить заболевания ушей у ребенка? Итак, профилактика:
- как можно дольше кормите ребенка грудью: замечено, что такие детки гораздо реже страдают от боли в ушах;
- если вы кормите ребенка из бутылочки — держите его немного в приподнятом состоянии (приблизительно на 45 градусов);
- избегайте контакта ребенка с аллергенами: в комнате у малыша всегда должно быть чисто и свежо; пыль, ворс, шерсть животных и мягких игрушек, посторонние запахи (табачный дым и химические вещества) могут провоцировать воспаление ушей в том числе;
- поддерживайте гигиену ребенка, постоянно прочищая носовые ходы;
- своевременно лечите простуду и ОРВИ у ребенка — прежде, чем они перейдут в воспаление уха;
- одевайте ребенку шапочку весной и осенью, когда холодная ветряная погода: на голове находится множество рефлекторных зон, а при простуде всегда возникает насморк, который часто является причиной боли в ухе;
- не открывайте переднее окно в машине, когда ребенок находится на заднем сидении: ветер с большой силой дует как раз в ухо ребенку;
- после перенесенного отита ребенку противопоказано плавать и нырять, потому что это обязательно вызовет рецидив;
- избегайте резких перепадов температур для больного ребенка: например, не перевозите ребенка в другие страны во время болезни, даже если там очень теплый климат.
- Если Вы или Ваши дети страдаете от «уха пловца», пользуйтесь затычками для ушей, чтобы предотвратить попадание воды в ухо. Очень важно, чтобы уши оставались сухими. Используйте фен для волос, чтобы просушить уши после плавания. Не используйте для чистки ушей ватные палочки или другие предметы. Повторные попытки удалить ушную серу с помощью ватной палочки или похожего предмета может спровоцировать скопление серы ещё глубже в ухе.
- Если вы работаете в громкой среде, пользуйтесь защитными устройствами для ушей, даже тогда, когда находитесь дома.
- Избегайте попадания в ухо инородных предметов.
- Научите ребенка вытирать нос или высмаркивать очень «слабыми сморкательными» движениями. При «активном» высмаркивании слизь из глотки может попасть в ухо. При затрудненном дыхании у маленьких детей нужно аккуратно отсосать слизь из носа с помощью шприца без иглы или специальными назальными отсосами.
Профилактика — дело куда менее хлопотное и менее болезненное, чем лечение. Осторожность никогда не навредит. Да и заболеет ребенок ушной болезнью или нет, в большинстве случаев все же зависит от вас, дорогие родители.
Будьте здоровы!
Источник