Что делает лор когда болит ухо

Фонд профилактики «Не напрасно!», 4 ноября 2019
Какой смысл в полоскании горла? Зачем промывать нос? Как распознать отит?
Вместе с доктором и автором блога «Вслух»Анатолием Власенко мы составили инструкции по самым распространенным вопросам о здоровье ЛОР-органов.
Все советуют полоскать заболевшее горло. В этом есть смысл?
Не всегда. Боль в горле — частый симптом разных заболеваний, от ОРВИ до аллергии и попадания содержимого желудка в пищевод (рефлюкс эзофагита). Пытаться убить вирус или бактерию на поверхности слизистой бессмысленно.
Эпицентр воспалительного процесса происходит в крови. На борьбу с ним брошены все силы нашего иммунитета. Лучшее, что мы можем сделать в этом случае — не мешать. Однако облегчать симптомы нам никто не запрещает. И в этом полоскание может помочь.
Доказанной эффективностью обладают два раствора для полоскания. Первый — гипотонический солевой раствор, для приготовления которого нужно растворить 1/2 чайной ложки соли на 240 мл воды.
Такой раствор не лечит, но снимает симптом — сухость в горле, когда заложен нос и дышать можно только ртом. Второй — бензидамина гидрохлорид, который имеет обезболивающий эффект около 1,5-2 часов. Он подходит при вирусном тонзиллите, когда саму причину заболевания устранить не получается.
Нужно помнить, что при бактериальном тонзиллите (ангине) местные препараты неэффективны, в этой ситуации полоскать горло не стоит. То же самое касается спреев и пастилок с антисептиками и обезболивающими.
А как отличить бактериальное заболевание горла от вирусного?
Вирусное воспаление в горле от бактериального отличают в два этапа. Сначала нужно проверить признаки по так называемой шкале Сентор. Их четыре: отсутствие кашля, температура выше 38.3 С, покраснение/отёк небных миндалин и налет на них, болезненные и увеличенные шейные лимфоузлы.
Если у пациента обнаруживается более двух описанных признаков, есть повод задуматься о бактериальном источнике воспаления.В этом случае нужно взять мазок с миндалин и задней стенки глотки на бета гемолитический стрептококк группы А для подтверждения диагноза.
Есть ли смысл делать ингаляции при ЛОР-заболеваниях?
Нет. Проблемы ушей, горла и носа ингаляции не решают. Сфера применения ингаляторов очень узкая. Это заболевания, сопровождающиеся бронхообструкцией: обструктивный бронхит или бронхиальная астма, ложный круп, он же стеноз гортани, и муковисцидоз. Как видите, в этом списке нет никакого ринита, фарингита и даже простого бронхита.
Есть ли какой-то научный подход к лечению гайморита?
Да, есть. Для этого нужно разобраться, что имеется в виду под словом «гайморит». Сейчас воспаление в носу не рассматривается изолированно от приносовых пазух (в том числе и гайморовых, благодаря которым у всех на слуху гайморит). Они называют его общим термином — риносинусит.
Обычный насморк — это вирусный риносинусит (ВРС). Он может осложняться бактериальной инфекцией, тогда это будет уже бактериальный риносинусит (БРС).
С вирусным риносинуситом все просто — его нужно пережить, длительность процесса составляет не более 10 дней. Солевые растворы и сосудосуживающие капли не лечат его и не предотвращают осложнения, но помогают сгладить симптомы. Поэтому во время болезни можно их использовать. Если ВРС длится более 10 дней, скорее всего, к нему присоединилась бактериальная флора.
Как понять, что начался бактериальный риносинусит?
Есть три варианта старта бактериального риносинусита:
- тяжелое начало: когда температура держится выше 39.0 С больше трёх дней, общее состояние тяжелое, а из носа выходит мутное желтое/зеленое отделяемое.
- ухудшение после улучшения: насморк идет на спад и общее состояние улучшается, но в какой-то момент снова появляется температура, слабость и выделения из носа.
- насморк более 10 дней.
Как облегчить симптомы при бактериальном синусите?
При лечении БРС можно промывать нос, но при отсутствии противопоказаний. Как и при вирусном риносинусите — это облегчает симптомы.
Можно принимать обезболивающие, если болит голова. Врач может назначить местные гормоны в нос и антибиотики в рот. У физиопроцедур и «кукушки» никакой подтвержденной пользы нет, а риски есть, например, реактивный отек и закрытие соустья пазухи.
Когда нужно делать прокол гайморовой пазухи?
Когда с воспалением не справляются два адекватно назначенных антибиотика. Этот подход используют в Европе и Америке. В России он очень часто используется без показаний в самом начале болезни.
Если вам предлагают начинать лечение с прокола, тем более при отсутствии распирающей боли в области верхнечелюстной пазухи слева и справа от носа, то стоит усомниться в квалификации врача.
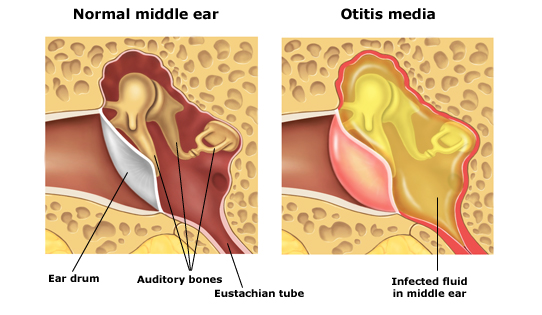
По каким «красным флажкам» можно определить отит?
В постсоветском пространстве существует куча диагнозов, которые описывают процессы в среднем ухе. Это катаральный отит, тубоотит, острый средний отит, секреторный отит, евстахеит и гнойный отит. В актуальных зарубежных руководствах есть только два диагноза: острый средний отит и экссудативный средний отит.
В первом случае в полости среднего уха собирается гнойное отделяемое, во втором — стерильное. Покраснение перепонки и втянутость не являются признаками острого среднего отита — это признаки обычного насморка, которые не связаны с наличием жидкости в среднем ухе.
Острый средний отит — это, как правило, бактериальное осложнение ОРВИ. При этом боль в самом ухе может отсутствовать, особенно у детей младше двух лет. Единственным достоверным признаком отита является выпячивание барабанной перепонки при отоскопии. Поэтому при наблюдении ребенка или взрослого с ОРВИ врач должен обязательно осмотреть его уши.
Родителей должны насторожить следующие признаки возможного воспаления уха:
- ребенок пожаловался на боль сам или плачет, постоянно трогает ухо, прижимает его к плечу;
- состояние ребенка при ОРВИ постепенно ухудшается (слабость, вялость, повышение температуры);
- ухудшение после улучшения (вроде бы ребенок выздоравливал, но вдруг снова слабость, вялость и повышение температуры).
А использовать ватные палочки для чистки ушей можно?
Нет, они не должны использоваться для чистки уха, поскольку ухо — самоочищающаяся система. Сера выходит по «ушному конвейеру» за счёт движения жевательной мускулатуры и ресничек в наружном слуховом проходе. В ушной раковине сера засыхает и выпадает.
Ватными палочками больше шансов утрамбовать ее глубоко в слуховой проход, откуда она уже не выйдет самостоятельно.
Есть негласное правило: не лезть в ухо ничем меньше локтя, то есть ничем. Серу, которая вышла, легко забрать пальцем из ушной раковины во время водных процедур.
Когда нужно удалять миндалины (проводить тонзилэктомию)?
Есть несколько показаний для удаления миндалин.
ВАЖНО: Без подтверждения бактериальной природы тонзиллита удалять миндалины нельзя! В остром периоде нужно взять мазок с гланд. При подтверждении диагноза сначала назначается адекватный курс антибиотиков. Обычно схема выглядит так: первым делом выписывают пенициллины или цефалоспорины первого поколения курсом не менее 10 дней. Если есть серьезные противопоказания к пенициллинам (отек Квинке, анафилаксия), то используются макролиды. Их курс должен составлять 5-7 дней. Но стоит иметь в виду, что макролиды могут быть неэффективны из-за устойчивости возбудителя.
- синдром Маршалла. Это лихорадка, которая появляется регулярно с трех недельным интервалом и сопровождается афтозным стоматитом и фарингитом. Заболевание плохо изучено, основная теория — аутоиммунное происхождение. Обычно симптомы снимаются системными гормонами. Если медикаментозная терапия провалилась, врач может назначить операцию;
- тонзилоллиты — наличие в миндалинах белых скоплений с неприятным запахом. Они могут вызывать ощущение постороннего тела в горле, иногда кашель. Если наличие тонзилоллитов приводит к выраженным жалобам со стороны пациента, которые не устраняются ничем, то можно задуматься о полном удалении небных миндалин.
Еще один случай, когда стоит полностью или частично удалить миндалины — разрастание небных миндалин в детском возрасте. Это заболевание приводит к храпу и ночным остановкам дыхания.
Американские и европейские врачи придерживаются разных взглядов на операцию в этом случае. В США советуют полную тонзилэктомию, поскольку по частичному удалению миндалин мало исследований. А в Европе выступают именно за частичное удаление, так как оно сулит меньшее количество послеоперационных осложнений. Поэтому тут выбор за хирургом.
Автор: Лизавета Бабицкая.
Фонд профилактики «Не напрасно!»
Источник

Какой смысл в полоскании горла? Зачем промывать нос? Как распознать отит? Вместе с доктором и автором блога «Вслух» Анатолием Власенко мы составили инструкции по самым распространенным вопросам о здоровье ЛОР-органов.
Все советуют полоскать заболевшее горло. В этом есть смысл?
Не всегда. Боль в горле — частый симптом разных заболеваний, от ОРВИ до аллергии и попадания содержимого желудка в пищевод (рефлюкс эзофагита). Пытаться убить вирус или бактерию на поверхности слизистой бессмысленно. Эпицентр воспалительного процесса происходит в крови. На борьбу с ним брошены все силы нашего иммунитета. Лучшее, что мы можем сделать в этом случае — не мешать. Однако облегчать симптомы нам никто не запрещает. И в этом полоскание может помочь.
Доказанной эффективностью обладают два раствора для полоскания. Первый — гипотонический солевой раствор, для приготовления которого нужно растворить 1/2 чайной ложки соли на 240 мл воды. Такой раствор не лечит, но снимает симптом — сухость в горле, когда заложен нос и дышать можно только ртом. Второй — бензидамина гидрохлорид, который имеет обезболивающий эффект около 1,5-2 часов. Он подходит при вирусном тонзиллите, когда саму причину заболевания устранить не получается.
Нужно помнить, что при бактериальном тонзиллите (ангине) местные препараты неэффективны, в этой ситуации полоскать горло не стоит. То же самое касается спреев и пастилок с антисептиками и обезболивающими.
А как отличить бактериальное заболевание горла от вирусного?
Вирусное воспаление в горле от бактериального отличают в два этапа. Сначала нужно проверить признаки по так называемой шкале Сентор. Их четыре: отсутствие кашля, температура выше 38.3 С, покраснение/отёк небных миндалин и налет на них, болезненные и увеличенные шейные лимфоузлы. Если у пациента обнаруживается более двух описанных признаков, есть повод задуматься о бактериальном источнике воспаления.В этом случае нужно взять мазок с миндалин и задней стенки глотки на бета гемолитический стрептококк группы А для подтверждения диагноза.
Есть ли смысл делать ингаляции при ЛОР-заболеваниях?
Нет. Проблемы ушей, горла и носа ингаляции не решают. Сфера применения ингаляторов очень узкая. Это заболевания, сопровождающиеся бронхообструкцией: обструктивный бронхит или бронхиальная астма, ложный круп, он же стеноз гортани, и муковисцидоз. Как видите, в этом списке нет никакого ринита, фарингита и даже простого бронхита.
Есть ли какой-то научный подход к лечению гайморита?
Да, есть. Для этого нужно разобраться, что имеется в виду под словом «гайморит». Сейчас воспаление в носу не рассматривается изолированно от приносовых пазух (в том числе и гайморовых, благодаря которым у всех на слуху гайморит). Они называют его общим термином — риносинусит. Обычный насморк — это вирусный риносинусит (ВРС). Он может осложняться бактериальной инфекцией, тогда это будет уже бактериальный риносинусит (БРС).
С вирусным риносинуситом все просто — его нужно пережить, длительность процесса составляет не более 10 дней. Солевые растворы и сосудосуживающие капли не лечат его и не предотвращают осложнения, но помогают сгладить симптомы. Поэтому во время болезни можно их использовать. Если ВРС длится более 10 дней, скорее всего, к нему присоединилась бактериальная флора.
Как понять, что начался бактериальный риносинусит?
Есть три варианта старта бактериального риносинусита:
— тяжелое начало: когда температура держится выше 39.0 С больше трёх дней, общее состояние тяжелое, а из носа выходит мутное желтое/зеленое отделяемое.
— ухудшение после улучшения: насморк идет на спад и общее состояние улучшается, но в какой-то момент снова появляется температура, слабость и выделения из носа.
— насморк более 10 дней.
Как облегчить симптомы при бактериальном синусите?
При лечении БРС можно промывать нос, но при отсутствии противопоказаний. Как и при вирусном риносинусите — это облегчает симптомы.
Можно принимать обезболивающие, если болит голова. Врач может назначить местные гормоны в нос и антибиотики в рот. У физиопроцедур и «кукушки» никакой подтвержденной пользы нет, а риски есть, например, реактивный отек и закрытие соустья пазухи.
Когда нужно делать прокол гайморовой пазухи?
Когда с воспалением не справляются два адекватно назначенных антибиотика. Этот подход используют в Европе и Америке. В России он очень часто используется без показаний в самом начале болезни.
Если вам предлагают начинать лечение с прокола, тем более при отсутствии распирающей боли в области верхнечелюстной пазухи слева и справа от носа, то стоит усомниться в квалификации врача.
По каким «красным флажкам» можно определить отит?
В постсоветском пространстве существует куча диагнозов, которые описывают процессы в среднем ухе. Это катаральный отит, тубоотит, острый средний отит, секреторный отит, евстахеит и гнойный отит. В актуальных зарубежных руководствах есть только два диагноза: острый средний отит и экссудативный средний отит. В первом случае в полости среднего уха собирается гнойное отделяемое, во втором — стерильное. Покраснение перепонки и втянутость не являются признаками острого среднего отита — это признаки обычного насморка, которые не связаны с наличием жидкости в среднем ухе.
Острый средний отит — это, как правило, бактериальное осложнение ОРВИ. При этом боль в самом ухе может отсутствовать, особенно у детей младше двух лет. Единственным достоверным признаком отита является выпячивание барабанной перепонки при отоскопии. Поэтому при наблюдении ребенка или взрослого с ОРВИ врач должен обязательно осмотреть его уши.
Родителей должны насторожить следующие признаки возможного воспаления уха:
— ребенок пожаловался на боль сам или плачет, постоянно трогает ухо, прижимает его к плечу;
— состояние ребенка при ОРВИ постепенно ухудшается (слабость, вялость, повышение температуры);
— ухудшение после улучшения (вроде бы ребенок выздоравливал, но вдруг снова слабость, вялость и повышение температуры).
А использовать ватные палочки для чистки ушей можно?
Нет, они не должны использоваться для чистки уха, поскольку ухо — самоочищающаяся система. Сера выходит по «ушному конвейеру» за счёт движения жевательной мускулатуры и ресничек в наружном слуховом проходе. В ушной раковине сера засыхает и выпадает. Ватными палочками больше шансов утрамбовать ее глубоко в слуховой проход, откуда она уже не выйдет самостоятельно.
Есть негласное правило: не лезть в ухо ничем меньше локтя, то есть ничем. Серу, которая вышла, легко забрать пальцем из ушной раковины во время водных процедур.
Когда нужно удалять миндалины (проводить тонзилэктомию)?
Есть несколько показаний для удаления миндалин.
— повторяющиеся бактериальные тонзиллиты: более 6 эпизодов бактериальных тонзиллитов за год;
— минимум два случая осложнения тонзиллита паратонзиллярным абсцессом;
ВАЖНО: Без подтверждения бактериальной природы тонзиллита удалять миндалины нельзя! В остром периоде нужно взять мазок с гланд. При подтверждении диагноза сначала назначается адекватный курс антибиотиков. Обычно схема выглядит так: первым делом выписывают пенициллины или цефалоспорины первого поколения курсом не менее 10 дней. Если есть серьезные противопоказания к пенициллинам (отек Квинке, анафилаксия), то используются макролиды. Их курс должен составлять 5-7 дней. Но стоит иметь в виду, что макролиды могут быть неэффективны из-за устойчивости возбудителя.
— синдром Маршалла. Это лихорадка, которая появляется регулярно с трех недельным интервалом и сопровождается афтозным стоматитом и фарингитом. Заболевание плохо изучено, основная теория — аутоиммунное происхождение. Обычно симптомы снимаются системными гормонами. Если медикаментозная терапия провалилась, врач может назначить операцию;
— тонзилоллиты — наличие в миндалинах белых скоплений с неприятным запахом. Они могут вызывать ощущение постороннего тела в горле, иногда кашель. Если наличие тонзилоллитов приводит к выраженным жалобам со стороны пациента, которые не устраняются ничем, то можно задуматься о полном удалении небных миндалин.
Еще один случай, когда стоит полностью или частично удалить миндалины — разрастание небных миндалин в детском возрасте. Это заболевание приводит к храпу и ночным остановкам дыхания. Американские и европейские врачи придерживаются разных взглядов на операцию в этом случае. В США советуют полную тонзилэктомию, поскольку по частичному удалению миндалин мало исследований. А в Европе выступают именно за частичное удаление, так как оно сулит меньшее количество послеоперационных осложнений. Поэтому тут выбор за хирургом.
Источник
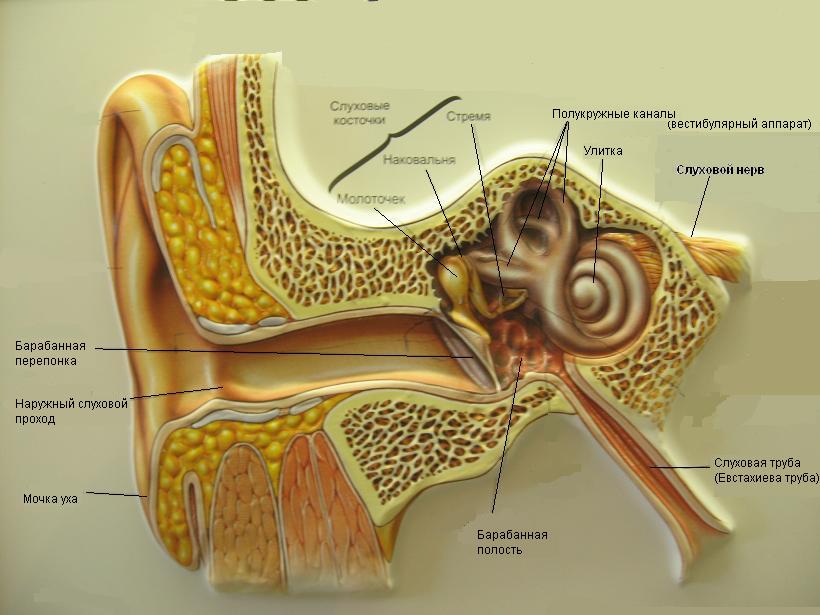
Боль в ушах может быть невыносимой. Она мешает сосредоточиться на повседневных делах и лишает нас сна. По характеру проявления её можно назвать «стреляющей». И если болевые ощущения в горле или желудке можно снять, приняв анестетик, то от ушной боли избавиться будет не так-то просто. Многие люди считают посещение больницы или лор клиники излишним и пытаются справиться с заболеваниями уха самостоятельно, применяя те, или иные народные средства. И совершенно зря. Грамотную медицинскую помощь может оказать только квалифицированный врач оториноларинголог или по другому ЛОР врач. И если вовремя к нему не обратиться, ушная боль может привести к серьезным осложнениям, например, к снижению слуха. Оториноларинголог проведёт диагностику уха канала, выявит причину болевых ощущений и назначит соответствующее лечение.
Человеческое ухо подвержено различным заболеваниям, которые могут протекать в острой или хронической форме. Соответственно, у проявлений ушной боли имеется несколько причин. Острый наружный и средний отит, мастоидит и даже лимфаденит могут быть виновниками воспаления или болевых ощущений в ухе. Эти болезни поддаются лечению и довольно легко диагностируются врачом оториноларингологом. Для того чтобы увидеть механизм возникновения ушной боли, обратимся к данным заболеваниям и уделим им более пристальное внимание.
Острый отит
Одной из самых распространенных причин, которые способны вызвать острую боль в ухе, является отит. Он нередко встречается у людей абсолютно разных возрастов, однако маленькие дети подвержены ему гораздо больше. Две трети всех детей хотя бы раз заболевают отитом в течение первых трех лет жизни. Это связано с особенностью строения слуховой (евстахиевой) трубы – она короче и шире, нежели у взрослых. Кроме того, она расположена с носоглоткой на одном уровне, в результате чего бактерии из полости носа сначала попадают в носоглотку, а оттуда, через слуховую трубу могут легко попасть в среднее ухо. Поэтому даже банальное покраснение в горле при заболевании ОРВИ может вызвать отит и доставить несколько бессонных ночей родителям заболевших детишек. Конечно, с возрастом слуховая (евстахиева) труба становится намного длиннее и уже, а его угол по отношению к носоглотке становится приподнятым. Это в какой-то мере затрудняет попадание бактерий в ухо из носоглотки, поэтому даже при возникновении ангины у взрослого человека есть много шансов избежать отита.
Отит представляет собой воспалительное заболевание уха. Обычно он бывает трех видов, и в свою очередь, подразделяющихся на подвиды. Такой сложной классификацией заболевания ухо обязано своему строению, которое предполагает развитие наружного отита, среднего или внутреннего (лабиринтит).
Наружный отит
Наружный отит возникает благодаря попаданию инфекции в наружный слуховой проход и охватывает ушную раковину вместе с самим наружным слуховым проходом. Чаще всего на фоне острого наружного отита развивается фурункул наружного слухового прохода – это гнойное воспаление, виновником которого становится золотистый стафилококк.
Он может возникнуть как из-за слабого иммунитета, так и по причине микротравм кожного покрова ушной раковины и наружного слухового прохода. Наружный отит в свою очередь подразделяется на два вида:
Острый наружный ограниченный отит – возникает часто в результате появления фурункула в слуховом проходе. При острой форме заболевания происходит сужение слухового прохода и появление выделений внутри уха с резким неприятным запахом. Хроническая форма ограниченного отита также предполагает сужение евстахиевой трубы и выделения черно-коричневого, желтоватого или зеленоватого цвета. Боль при таком виде отита может отдавать в челюсть и в глаз, усиливаться при жевании или просто разговоре.
Острый наружный диффузный отит – разлитое воспаление кожного покрова слухового прохода. Данная форма заболевания переносится гораздо тяжелее, чем ограниченный отит. Вместе с сильной болью происходит повышение температуры, в ухе возникает заложенность, а выделения могут быть не только внутренними, но и выходить наружу. Кроме того, от ограниченного отита этот вид заболевания отличается наличием сильного зуда, что говорит о грибковой инфекции в наружном слуховом проходе.
Средний отит
Средний отит является наиболее частой формой проявления отита. Он охватывает ткани полости барабанной перепонки, а также слуховую трубу и сосцевидный отросток – то есть, всю область среднего уха. Чаще всего возбудителями среднего отита являются кокки – патогенные бактерии, которые активизируются при снижении иммунитета, различных заболеваниях или в результате микротравм. У среднего отита есть несколько подвидов:
Острый средний отит – заболевание, причиной которого могут послужить инфекции дыхательных путей. У детей до трех лет острый средний отит и заболевание носоглотки часто начинаются синхронно.
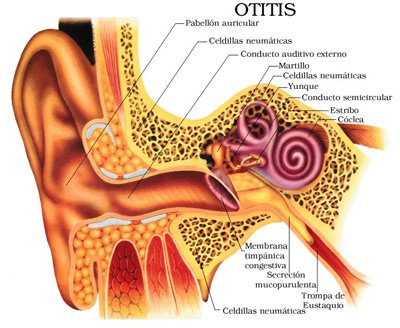
Наблюдается дискомфорт и заложенность в ухе, резкая боль, которая имеет свойство усиливаться. Если врачебная помощь не оказана во время, то поднимается температура и начинается выделение гноя из слухового прохода. Болезнь вступает в стадию острого гнойного отита, который легко может вызвать понижение слуха. Симптомы заболевания, в зависимости от его стадии, усиливаются и боль, в конечном итоге, может стать нестерпимой.
Хронический средний отит– часто становится следствием острого среднего отита, а также может развиться из-за хронических заболеваний дыхательных путей, например, хронического фарингита. Этот вид среднего отита не доставляет столь сильной боли, как острая форма.
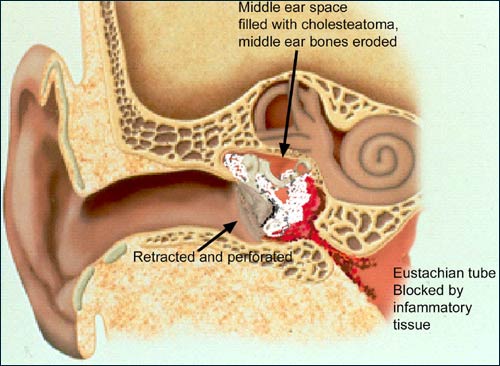
Ухудшение слуха происходит постепенно, как и гнойные выделения, которые появляются не сразу, а позже, когда инфекция внедряется в костную ткань. Хронический средний отит может иметь осложнения гораздо более серьезные, чем снижение слуха – в некоторых случаях он способствует возникновению отогенных внутричерепных осложнений.
Острый гнойный средний отит – один из наиболее серьезных видов острого отита среднего уха, который, может грозить снижением слуха, а в отдельных случаях, возникновением менингита, когда гной не находит выхода через слуховой проход и распространяется в полость черепной коробки. В результате спаечного процесса, который предполагает острый гнойный отит, может развиться кондуктивная тугоухость самых тяжелых степеней, если больной вовремя не обратится к врачу оториноларингологу.
Острый катаральный средний отит – другая разновидность острого отита среднего уха, где воспаление охватывает слуховую трубу и сосцевидный отросток. Причиной распространения кокковых бактерий может стать их переход из полости носа по слуховой трубе при неправильном сморкании через обе ноздри. При остром катаральном отите особенно сильно ощущается шум в ухе и его полная заложенность. Это не удивительно, ведь заболевание охватывает довольно большую по объему площадь полости среднего уха.
Внутренний отит (лабиринтит)
При не вылеченных острых или хронических воспалениях среднего уха может развиться внутренний отит или лабиринтит, при котором часто бывает поражен периферический вестибулярный аппарат. Одним из основных симптомов лабиринтита, который не наблюдается при других видах воспаления уха, является головокружение.
Так же, как и в случае с наружным отитом, данный вид заболевания подразделяется на ограниченный и диффузный отит. По характеру выделений из слухового канала его можно разделить на гнойный, негнойный (серозный) и некротический, а в зависимости от причины возникновения – на тимпаногенный, менингогенный и гематогенный отит. Рассмотрим эти виды подробнее:
Ограниченный лабиринтит – поражает отдельный участок костного лабиринта. Этот вид отита может протекать как с наличием внутреннего свища барабанной полости, так и без него. Однако если свищ все же образовался, то он будет диагностирован отоларингологом. Ограниченный внутренний отит может характеризоваться появлением спонтанного нистагма – непроизвольных быстрых движений глазных яблок, а также тошнотой или рвотой.
Диффузный лабиринтит – поражает все отделы костного лабиринта либо большую их часть. В таком случае кроме болей, шума в ухе и головокружения становится повышенной температура, появляется нарушение равновесия и гнойные выделения. Если грамотное лечение не будет предпринято, то всего через несколько дней наступает полная глухота. Даже незначительное передвижение может ухудшить состояние больного, поэтому при столь запущенном внутреннем диффузном отите необходим полный покой и постельный режим.
Гнойный лабиринтит – бывает как при ограниченной, так и при диффузной форме заболевания. Характеризуется острой болью, повышенной температурой, гнойными выделениями и отсутствием возбудимости вестибулярного аппарата (это касается диффузных форм, при которых поражаются все отделы лабиринта).
Негнойный (серозный) лабиринтит – характеризуется тем, что на месте воспаления образуется жидкость, которая выпотевает из стенок кровеносных сосудов. В результате стенки лабиринта становятся отёчными, что способствует усилению шума в ушах, болевых ощущений и понижению слуха.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Некротический лабиринтит – в сосудах лабиринта образуются тромбы. Это приводит к прекращению питания тканей лабиринта, которые затем начинают отмирать. Некротический внутренний отит может быть одним из осложнений острых инфекционных заболеваний, например, скарлатины.
Тимпаногенный лабиринтит – может быть следствием острого или хронического отита среднего уха, либо туберкулеза среднего уха. Последствием тимпаногенного внутреннего отита может стать разрушение костной капсулы.
Менингогенный внутренний отит – одно из осложнений отогенного менингита. Менингококки способны проникать из полости черепной коробки во внутреннее ухо и поражать ткани лабиринта.
Гематогенный внутренний отит – может стать следствием паротита, тифа или кори. Инфекция попадает во внутреннее ухо по кровеносной системе.
Такова классификация отитов – наиболее распространенной причины всех ушных болей. Большинство из его форм успешно лечится при своевременном обращении к лор врачу и переходит в стадию запущенности, грозящую полной потерей слуха, при самолечении и нежелании идти в лор клинику или районную поликлинику.
Мастоидит
Мастоидит – это воспаление сосцевидного отростка, находящегося на височной кости, которое характеризуется накоплением гноя и является чаще всего осложнением отита среднего уха.
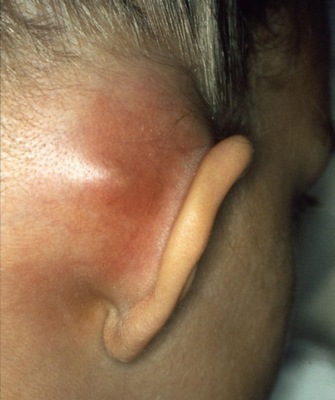
Это заболевание предполагает высокую температуру и сильную ушную и головную боль, возникающую особенно при надавливании на воспалившийся сосцевидный отросток. Выделяют несколько видов мастоидита:
Типичный мастоидит – характеризуется сильным покраснением кожи на месте сосцевидного отростка, который может быть весьма болезненным при прощупывании.
Атипичный мастоидит – когда болевые ощущения могут быть слабыми, как и выделения гноя. Однако в это время происходит разрушение кости, что чревато развитием внутричерепных осложнений.
Детский мастоидит – может быть у детей до 6 лет. Гнойный процесс в этом случае довольно быстро проходит, так как сам сосцевидный отросток в этом возрасте еще не образован. Однако это не означает, что ребёнка не надо показывать лор врачу.
Начальная стадия мастоидита успешно лечится антибиотиками или при необходимости хирургическим путем в лор отделении больницы. Однако запущенная форма может дать осложнения в виде отогенного менингита или сепсиса, что лечится гораздо труднее и нередко приводит к летальному исходу. При обращении в лор стационар оториноларингологом будет произведен осмотр барабанной перепонки и рентген сосцевидного отростка.
Для того, чтобы мастоидит не начался, необходимо грамотное и своевременное лечение воспалений среднего уха, которое может провести только квалифицированный лор врач.
Лимфаденит
Ещё одной причиной сильной ушной боли может стать лимфаденит – увеличение лимфатических узлов, которые находятся за ушной раковиной. Это может произойти вследствие заболевания инфекционной болезнью, например краснухой или ветряной оспой. Воспалённый лимфоузел вызывает увеличение температуры тела и головную боль, и даже при отсутствии воспаления в ухе больному часто кажется, что болит именно оно. Конечно, лимфаденит – это не область специализации лор врача. Однако он сможет диагностировать заболевание и направить на лечение к нужному специалисту, а также дать необходимые рекомендации по профилактике возникновения воспаления в ухе, потому как оно часто становится осложнением инфекционных заболеваний.
Лечение ушной боли
Поскольку ушная боль имеет разную природу возникновения, то и способы лечения нужно рассматривать, опираясь на причину, по которой болезненные ощущения возникли. Я умышленно подробно не расписываю лечение каждого лор диагноз, поскольку оно подбирается индивидуально в зависимости от индивидуальной переносимости лекарственных препаратов, пола, возраста, сопутствующих лор заболеваний и заболеваний других систем и органов и многих других сопутствующих факторов.
Лечение отита включает в себя:
1) Медикаментозное лечение:
— Лечение отита лекарственными препаратами предполагает назначение антибиотиков широкого спектра действия в таблетках или при более тяжёлых формах для внутримышечного введения. После осмотра лор врача возможно использование антибиотиков в виде ушных капель.
— Чтобы избавить лор пациента от боли в ухе, которая порой становится невыносимой, врач отоларинголог обязательно назначает анестетики. Это, как правило, таблетированные формы лекарственных препаратов, не требующие рецепта врача.
2) Физиотерапевтическое лечение включает в себя:
— полуспиртовые компрессы на область наружного уха или в наружный слуховой проход, но только по назначению лор врача;

— прогревания и согревания точно противопоказаны при наличии высокой температуры. Согревание уха назначается только лор врачом, где оговаривается место наложения компресса и время (экспозиция) использования компресса.
— промывание уха и наружного слухового прохода, должно поводиться только стерильными антисептическими растворами, до достижения максимального эффекта.
— закладывание в наружный слуховой проход лекарственных мазевых средств, постановка лекарственных тампонов с антисептическими и анестезирующими лекарственными средствами.
Это обязательно делает лор врач на приёме, а также назначает в качестве самостоятельного лечения. При этом лекарственный препарат наносится пациентом на стерильную вату, которая должна соответствовать просвету наружного слухового прохода.
Лечение мастоидита должно проводиться только в условиях лор стационара больницы!
Стационарное лечение включает в себя:
1) Медикаментозное лечение:
— лечение мастоидита так же предполагает назначение антибиотиков широкого спектра действия адаптированных к ушной микрофлоре и только в виде уколов либо капельниц;
— назначение анестетиков, как правило внутримышечных и довольно сильных, вплоть до наркотических анальгетиков, которые применяются по строгому назначению лор врача;
2) Хирургическое лечение предполагает различные типы операций на ухе. Это:
— миринготомия – представляет собой прокол барабанной перепонки для того, чтобы дать отток гною. Данная операция проводится под местной анестезией;
— антротомия и антромастоидотомия – удаление гноя из сосцевидного отростка. Процедура проводится как под наркозом, так и под местной анестезией;
Необходимо помнить, что все хирургические операции лор врач должен проводить в условиях лор операционной больницы, а ни в коем случае не в домашних условиях. Тем более ни в коем случае нельзя пытаться самостоятельно пытаться проколоть барабанную перепонку и удалить гной.
Здоровый слух – результат вашей бдительности
Очень часто мы не хотим идти в поликлинику, лор клинику, или больницу под предлогом сильной занятости и множества других причин. То работа, то учеба, то просто банальное желание отдохнуть. Мы предпочитаем лечиться народными средствами, даже не зная толком, что является причиной нашей боли в ушах. И иногда выходит так, что по своей вине мы запускаем болезнь и обращаемся к лор врачу только тогда, когда уже не можем спать и есть от боли в ухе.
Однако, дорогие читатели, в Ваших силах в корне поменять ситуацию.
Я рассказал об основных симптомах лор заболеваний, которые вызывают ушную боль, а ваша задача – обратиться к лор врачу при первых же подозрениях на этот лор недуг, даже при слабых и самых начальных болевых ощущениях в ухе.

Вы должны отдавать себе полный отчёт в том, что запущенные стадии заболеваний уха могут не только измучить Вас, но и явиться причиной лор осложнений, которые могут быть даже смертельны. Характерный пример тому – Отогенный сепсиси Отогенный менингит.
Не откладывайте посещение лор врача до того момента, пока не почувствуете себя слишком плохо. Ваше здоровье, комфортное состояние и нормальный слух – в Ваших руках.
Всегда Ваш, Доктор Зайцев.
Источник


