Почему болит в ухе с правой стороны

Болит правая сторона головы, и отдает в ухо, потому что в организме протекает скрытый воспалительный процесс.
Многие связывают дискомфорт с неправильной позой во время сна. Чаще всего он сигнализирует об опасных заболеваниях.
Загрузка …
Используй поиск
Мучает какая-то проблема? Введите в форму «Симптом» или «Название болезни» нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
↑
Почему болит правая сторона головы и отдает в ухо
Мигрень характеризуется односторонним приступом. Она нарастает постепенно. Каждый случай проявляется болезненностью большей интенсивности. Из-за прострела болит ухо. К мигрени предрасположены недосыпающие лица, систематически нарушающие режим дня.
Беспокоить правая сторона головы может в таких ситуациях:
- воспаление в носовых пазухах – при различных формах синусита отдает болью в правое ухо и другие органы;
- травмы головы и ушей – часто сопровождаются гематомой со стороны удара, головокружением, рвотой, тошнотой, спутанностью сознания;
- отит – воспаление уха, характеризуется болью в ушах, цефалгией, истечением из пораженного органа гнойного содержимого;
- инсульт, болезни сердечно-сосудистой системы, опухоли головного мозга, нарушения кровообращения, миогелоз, патологии позвоночника, травмы, кровоизлияния в мозг.
Лимфаденит – появляется после перенесенных тяжелых инфекционных заболеваний. Представляет собой воспаление шейных лимфатических узлов. В зависимости от степени прогрессирования болезни может сопровождаться головной болью, шумом и болезненностью в ушах.
Невралгия – интенсивная приступообразная стреляющая боль в затылке и шейной области, возникает вследствие поражения тройничного нерва. Причины нарушений не установлены. При отсутствии лечения возможна инвалидность.
Остеохондроз – смещение межпозвоночных дисков в шейном отделе с последующим их истончением. Дискомфорт может ощущаться в ухе, сердце и других органах, расположенных рядом. Ущемление сосудов приводит к нарушению кровотока и болезненности в затылке, лбу и ушах, оно вызывает скачки давления.
Спондилит – деструктивные изменения в телах позвонков, которые приводят к неприятному ощущению в позвоночнике, плечах, шее и мышцах. Дискомфорт ощущается в глазах и ушах. Появляется общая слабость, повышается температура. Предрасположены лица с туберкулезом, ревматоидным артритом, сифилисом, стрептококком, актиномикозом.
Паротит (свинка) – сопровождается припухлостью возле ушей и за ними из-за воспаления слюнных желез. Дополнительно прослеживаются симптомы инфекционного заболевания. Нелеченая инфекция провоцирует серьёзные осложнения.
↑
https://gidpain.ru/bolit/pravaya-golovy-uho.html
Что делать при недомогании
Многие не задумываются, почему появилась цефалгия, начинают бездумно пить таблетки. Такой подход неправильный. При гипертонии уместны лекарства, снижающие давление. При метеозависимости и вегето-сосудистой дистонии необходим комплексный подход.
Обезболивающие таблетки подбирают индивидуально. Они должны купировать приступ в течение 20-40 минут. Если голова продолжает болеть, средство рекомендуется отменить, а подобрать другое. Врач назначает настойку женьшеня или элеутерококка. Для повышения венозного тонуса уместны капли на основе конского каштана.
При мигрени и нервных расстройствах дает результат корректировка режима дня в сочетании с полноценным питанием. При патологиях позвоночника назначают медикаменты в сочетании с физиопроцедурами, ЛФК, массажами, санитарно-курортным лечением.
При синуситах применяют спреи для очищения носовых пазух, сосудосуживающие препараты, антибиотики или внутривенные инъекции. Лечение болезненных ощущений, отдающих справа в ухо, возможно только после постановки диагноза. Анальгетики маскируют болевой симптом, но не устраняют причину.
↑
К какому врачу обращаться
Часто после физических нагрузок или умственного перенапряжения у людей ухудшается самочувствие. Характер болей может быть разнообразен. Возможны сжимающие, давящие, пульсирующие, боли в одной стороне головы.
Боли при нагрузках часто имеют функциональный характер. Они могут возникать по многим причинам:
- перепады температуры и атмосферного давления;
- стрессовое состояние во время физической нагрузки;
- жара и духота в помещении;
- обезвоженность часто бывает причиной боли в голове;
- обильная еда перед тренировками;
- люди с лишним весом часто страдают от гипоксии при нагрузках.
Вероятность болезни выше у людей, имеющих специальности: программиста, бухгалтера, водителя, которые много часов проводят за компьютером или постоянно напрягают мышцы глаз и шеи.
Упорные цефалгии, возникающие регулярно, требуют обязательного обращения к врачу, чтобы исключить серьезную патологию и вовремя назначить правильное лечение.
Первичный приём должен сделать терапевт. Он проведёт общий осмотр, измерит артериальное давление, выпишет направления на анализы и направит к узким специалистам.
При неприятных ощущениях в области головы и шеи, хорошо иметь домашний тонометр, с помощью которого можно отследить скачки давления в разных жизненных ситуациях. Подъём артериального давления после физической нагрузки часто может быть причиной болевого синдрома.
Направление к отоларингологу врач даёт, чтобы исключить хронический отит, синусит или воспаление гайморовых пазух (гайморит).
Доктор может дать направление к окулисту, чтобы выявить изменения на глазном дне и возможные дефекты зрения.
Большинство причин дискомфорта в голове связано с неврологической симптоматикой, поэтому лечением болезней, сопровождаемых синдромом боли в голове, занимается врач-невролог.
↑
Какие обследования обычно назначаются
На приёме у невролога проводится физикальный осмотр пациента: проверяются основные неврологические рефлексы, исследуются мышцы шеи.
Врач выписывает направление на анализы: общий анализ крови, биохимический анализ крови, кровь на сахар.
Общий анализ крови при увеличении СОЭ или повышенном содержании лейкоцитов говорит о воспалении в организме.
Биохимия крови может указывать на недостаток одного из жизненно важных элементов, что приводит к дискомфорту в области головы.
Пониженный уровень глюкозы в крови часто сопровождается цефалгией, головокружением и слабостью.
Доктор может выписать направление на дополнительные анализы:
- Газовый состав артериальной крови—может выявить гипоксию головного мозга.
- Анализ крови на гормоны — определяет различные отклонения в работе гипоталамуса.
Невролог может дать направление на один или несколько методов диагностики:
- Магнитно-резонансная томография (МРТ)— исключается наличие различных новообразований (опухолей и кист), аневризм. На снимках отчётливо видны посттравматические дефекты, нейродегенеративные отклонения, изменения сосудов, поражённых атеросклерозом.
- Компьютерная томография (КТ)— наиболее информативный метод исследования головного мозга. Она даёт чёткое представление о патологических изменениях черепа и мозга, патологии костной ткани, сосудов и мозговых структур. Даёт информацию о последствиях черепно-мозговых травм. Недостатком данного метода считается значительная доза облучения при проведении исследования.
- Электроэнцефалография— даёт представление о наличии патологических изменений в сосудах, нарушении мозгового кровообращения.
- УЗДГ (УЗИ сосудов головы и шеи)— показывает наличие атеросклеротических бляшек в артериях; сужение и извитость артерий, приводящих к гипоксии мозга; периферическое сопротивление сосудов.
- Реоэнцефалография (РЭГ)— даёт представление о тонусе и кровенаполнении сосудов. С помощью РЭГ диагностируются: гипертония, атеросклероз, вегето-сосудистая дистония.
- МРТ шейного отдела позвоночника — наличие шейного остеохондроза может вызвать боли в области головы и шеи, усиливающиеся при поворотах головы.
- Реовазография сосудов головного мозга (РВГ)— показывает качество кровотока по магистральным сосудам, оценивает коллатеральное кровообращение.
- Рентгенография становятся менее популярной. На снимке можно увидеть только костные структуры черепа, мягкие ткани не видны.
Внимание! Не стоит впадать в панику при назначении такого серьёзного обследования. Врач исключает редкие тяжёлые патологии и ищет причины болевого процесса.
На основании проведённых исследований, если не обнаружено серьёзных органических поражений, обычно диагностируется причина болезни. Она развивается в результате: сосудистых спазмов, гипоксии мозга, гипертонуса сосудов головного мозга, нарушений гормонального фона, вегето-сосудистой дистонии или остеохондроза, провоцируемых физической или психо-эмоциональной нагрузкой.
↑
Безопасные современные лекарства и таблетки
Планируя посещение врача, больной должен быть готов ответить на вопросы, как часто возникает болевой синдром, и какова его интенсивность. Это поможет врачу выработать правильную тактику лечения.
↑
Группы препаратов эффективные при эпизодических приступах боли
Основные лекарства для лечения данной патологии—нестероидные противовоспалительные препараты (НПВП). Они обладают не только обезболивающим действием, но и снимают воспаление, устраняют отёчность.
Наиболее часто назначают:
- Ибупрофен—400 мг в сутки;
- Кетопрофен—100 мг/с;
- Напроксен—500 мг/с;
- Мелоксикам—7,5-15 мг/с ;
- Целекоксиб—200 мг/с.
Большинство НПВП имеют очень негативный побочный эффект: при длительном применении они отрицательно влияют на органы желудочно-кишечного тракта, вплоть до развития лекарственного гастрита.
Лекарства Мелоксикам и Целекоксиб—препараты нового поколения, не оказывающие негативного воздействия на ЖКТ. К минусам использования этих препаратов можно отнести относительно высокую цену.
Анальгетики наиболее часто применяются в домашних условиях для снятия приступа. Они не лечат заболевание, а только снимают болевые ощущения. Препараты этой группы подходят для купирования эпизодических приступов, но систематическое их применение может привести к возникновению абузусного синдрома.
При приступе боли можно принять Парацетамол—100 мг, Цитрамон, Анальгин—500мг или Миг 200—400 мг.
Если при обследовании было обнаружено появление цефалгии после нагрузки в результате повышения кровяного давления, врач выпишет препараты, назначаемые на ранней стадии развития гипертонии. К ним относятся: сосудорасширяющие средства, ингибиторы АПФ, диуретики, блокаторы кальциевых каналов.
Помните! Самостоятельное назначение себе антигипертензивных препаратов недопустимо. Самолечение может привести к тяжёлым последствиям.
При мышечном напряжении, в составе комплексной терапии, применяют препараты группы миорелаксантов. Они расслабляют спазмированные мышцы головы и шеи, снимая боль спастической природы, способствуют восстановлению кровотока.
Наиболее часто назначают:
- Мидокалм—150-450 мг в сутки;
- Сирдалуд (Тизанидин)—4 мг/c;
- Баклофен—15 мг/с.
В составе комплексной терапии часто назначают ноотропные препараты: Фенибут, Ноотропил, Глицин. Ноотропы оказывают активизирующее влияние на функции мозга, повышают его устойчивость к повреждающим факторам. Препараты улучшают мозговое кровообращение, устраняют последствия черепно-мозговых травм.
Седативные средства в комплексе с основными препаратами приводят к расслаблению мышц и снижению тонуса сосудов. Приём транквилизаторов способствует снятию болевых ощущений, но этот тип лекарств очень быстро вызывает лекарственную зависимость с синдромом отмены.
Седативные средства, к которым не возникает привыкания: Афобазол, Атаракс; спиртовые настойки валерианы, пустырника, Марьина корня.
При сильных приступах применяют сочетание лекарств: Сирдалуд 2 мг + Аспирин 500 мг или Анальгин 250 мг + седативное средство.
Хорошо зарекомендовало себя применение витаминных комплексов группы В. Витамины В1, В6, В12 благоприятно действуют на центральную нервную систему, восстанавливают структуру нервных тканей. Обычно назначают витаминные комплексы: Нейромультивит, Мильгамма, Нейровитан.
Если приступы боли повторяются чаще десяти раз в месяц, прописывают курсовое лечение Ибупрофеном дозой 400 мг в сутки в течение 2-3 недель и лечение миорелаксантами в течение 2-4 недель.
Единой схемы снятия болевого синдрома не существует. В зависимости от причины, каждому пациенту рекомендуется индивидуальный подбор препаратов.
↑
Лечение хронического течения заболевания
Иногда цефалгия приобретает хронический характер. Боли мучают каждый день, практически непрерывно, с разной степенью интенсивности.
В этом случае назначают трициклические антидепрессанты длительным курсом 2-6 месяцев. Они не только снимают болевые ощущения, но и способствуют нормализации психовегетативного состояния нервной системы.
Чаще всего назначают Амитриптилин 10-100 мг/с, дозу увеличивают постепенно. Препарат хорошо снимает болевые ощущения, но имеет много отрицательных побочных эффектов, вызывает привыкание.
В качестве альтернативы назначают селективные ингибиторы обратного захвата серотонина: Флуоксетин, Пароксетин, Сертралин. Курс лечения не менее двух месяцев. Эти препараты обладают меньшей токсичностью.
Кроме назначения медикаментозной терапии врач обязательно порекомендует массаж, курс физиотерапии или иглорефлексотерапии.
↑
Противопоказания к применению
Любые лекарственные препараты имеют как показания к применению, так и противопоказания. В приложенной к ним инструкции указаны возможные побочные действия, возникающие в результате их приема, а также случаи, в которых их прием не рекомендован.
Основные общие, часто отмечаемые противопоказания к применению обезболивающих средств:
- Индивидуальная непереносимость лекарства, компонентов препарата.
- Беременность, период лактации. Это обусловлено высокой способностью препаратов проникать сквозь плаценту, секретироваться с молоком, что неблагоприятно сказывается на жизнедеятельности плода или новорожденного ребенка. В крайних случаях, когда невозможно другим способом избавиться от длительной боли, возможно употребление Парацетамола.
- Язва, эрозийные поражения органов пищеварения.
- Гепатит.
- Дерматозные проявления.
- Заболевания сердечно-сосудистой системы.
- Бронхиальная астма.
- Нарушение кроветворения.
- Аллергия.
- Нарушение работы печени, почек. Применение лекарств рекомендовано только под непосредственным контролем врача.
- Детский возраст.
Ацетилсалициловая кислота не применяется в возрасте до 14 лет из-за опасности развития синдрома Рея. Это форма острой печеночной недостаточности, встречающаяся исключительно в педиатрии.
Нестероидные противовоспалительные препараты отличаются обширным перечнем противопоказаний к их приему, особенно при воспалительных заболеваниях желудочно-кишечного тракта. Исключение составляет Парацетамол. Он щадяще действует на организм, не блокируя процесс синтеза простагландинов в периферических тканях.
Частый прием лекарственных препаратов от боли противопоказан для всех категорий лиц.
Результатом длительного приема лекарств может стать:
- усиление, учащение приступов боли, мигрени;
- перерастание боли в хроническую форму;
- развитие патологий органов пищеварительной системы;
- провоцирование аллергической реакции;
- нарушение в работе печени, почек.
↑
Опасное сочетание с другими лекарствами
Совместный прием нескольких лекарственных препаратов может вызвать нежелательную реакцию организма: ослабить действие средства, чрезмерно усилить его действие, вызвать побочные эффекты или даже в ряде случаев привести к летальному исходу. Особенно ответственно к этому стоит подходить лицам, страдающим хроническими заболеваниями.
Не рекомендовано сочетание следующих препаратов:
- НПВС и Сердечный аспирин. Эти препараты конкурируют в организме друг с другом за один и тот же фермент. Совместное их применение снижает эффективность аспирина. Оба препарата оказывают побочное действие на слизистую желудка, что увеличивает риск образования язвы и желудочных кровотечений.
- НПВС и Варфарин. Вызывая побочное действие в виде снижения свертываемости крови, НПВС во взаимодействии с Варфарином повышают риск развития опасных кровотечений.
- Обезболивающие и успокоительные средства. Одновременный прием таких препаратов усиливает их токсическое воздействие на организм, что приводит к передозировке. Как следствие – уменьшение частоты дыхания и сокращений сердца, в ряде случаев до смертельного уровня.
- Обезболивающие препараты и антидепрессанты. Комбинированное воздействие таких лекарств провоцирует образование желудочных и кишечных кровотечений. Сопровождающая симптоматика: тревожное состояние, повышенная температура тела, учащение дыхания и сердцебиения.
- Сильные успокаивающие средства, такие как Феназепам, и антибиотики. Группа антибиотиков наиболее опасна в своем взаимодействии с иными лекарственными средствами. Это обусловлено серьезными побочными негативными эффектами, которые могут проявляться при их употреблении.
К приему болеутоляющих требуется подходить с осторожностью и тщательностью. Исключить систематическое употребление лекарств без имеющихся на это рекомендаций врача, не сочетать препараты с другими лекарственными средствами во избежание возникновения побочных эффектов.
Не назначать курс лечения самостоятельно, без предварительной консультации специалистов. Соблюдение этих правил позволит избавиться от болей без негативных и опасных последствий для организма.
↑
Лечим недомогание подручными средствами в домашних условиях
Если сильный болевой приступ застал врасплох, и нет возможности получить помощь врача, помогут следующие мероприятия:
- непродолжительный сон, голова слегка приподнята;
- отдых в расслабленной позе с приложенными к вискам кусочками льда, завёрнутыми в платок;
- компресс на голову, особенно в области висков, используя мякоть лимона, натёртого на тёрке;
- лёгкий массаж шеи, чтобы расслабить мышцы;
- тёплый сладкий чай с лимоном;
- вдыхание эфирных масел мяты, лаванды, лимона, базилика, гвоздики, шалфея, эвкалипта; можно капнуть несколько капель на лоб и виски;
- теплая (не горячая) ванна с экстрактом успокоительных трав или эфирных масел;
- ножные ванны с температурой 40 градусов в течение 15 минут.
Избавиться навсегда от болей напряжения без помощи медикаментов помогает соблюдение здорового образа жизни.
Источник
Ушная боль – часто встречающийся синдром, который может свидетельствовать о развитии самых разных заболеваний. Условно этот синдром делится на три вида: боль в ушах на фоне заболеваний уха; ушная боль у здорового человека; боль в ушах на фоне патологий других органов и систем. В зависимости от того, что спровоцировало болевой синдром, его характер будет меняться – боль может быть пульсирующей и ноющей, резкой/острой и с постепенным нарастанием. Кроме этого, во многих случаях ушная боль сопровождается и другими дискомфортными ощущениями – некоторые сочетания могут облегчить процесс диагностики, поэтому врачу важно полностью описать свое состояние, охарактеризовать все неприятные ощущения.
Оглавление:
Возможные причины боли в ушах
Что делать при боли в ухе: первая помощь
Возможные причины боли в ушах
Нередко болевой синдром в ушах возникает внезапно, на фоне общего здоровья. И в таком случае причиной этого явления могут стать:
- Отсутствие выравнивания давления через слуховую трубу. Это длинное название означает простой механизм нарушения давления в барабанной полости – с этим явлением часто сталкиваются любители подводного плавания и полетов в небе. У особо чувствительных людей боль в ушах может возникнуть даже при резком перепаде атмосферного давления. Помочь в этом случае можно самому себе – во время полета нужно что-то жевать или глотать (отличным вариантом станут кислые леденцы), при погружении под воду – выдохнуть носом, зажав при этом его пальцами.
- Высокая чувствительность к холоду. В этом случае рецепторы слухового прохода просто неадекватно реагируют на внешний раздражитель (в данном случае – низкую температуру воздуху). Каких-либо методов лечения такой повышенной чувствительности, к сожалению, нет и единственное, что могут порекомендовать врачи – избегать воздействия низких температур на уши (в холодное время года носить головной убор, остерегаться сквозняков и направленного в уши ветра).
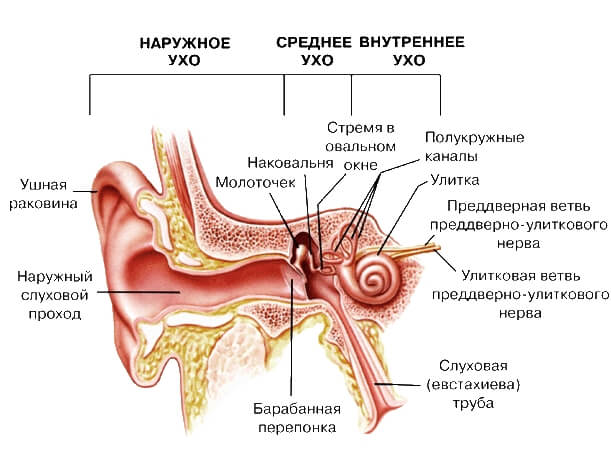
Чаще всего рассматриваемый синдром беспокоит человека при условии уже имеющегося заболеваниях ушей:
- Наружный отит. Это воспалительный процесс, протекающий на кожном покрове слухового прохода. Развивается он чаще всего после попадания воды в ухо – например, на фоне купания в водоеме. При наружном отите кожа слухового прохода отекает и краснеет.
- Средний отит. Это воспаление, которое локализуется в барабанной полости. Боль обуславливается просто невероятным количеством нервных окончаний на слизистой барабанной полости – малейшее раздражение и провоцирует рассматриваемый синдром. По статистике средний отит очень часто диагностируется в детском возрасте, и боль будет присутствовать только в случае развития острой фазы заболевания.
Обратите внимание: если в анамнезе человека имеется средний отит хронической формы, и он предъявляет жалобы на ушную боль, то следует немедленно обратиться за квалифицированной медицинской помощью! Скорее всего, развивается опасное осложнение заболевания, что может привести к полной потере слуха.
-
 Мастоидит. Так называется воспалительный процесс, который прогрессирует в мастоидальном отростке височной кости – она считается одной из составляющих среднего уха. Такое заболевание всегда сопровождается интенсивной ушной болью, но следует знать, что мастоидит редко встречается как самостоятельная патология – это есть одно из осложнений среднего отита.
Мастоидит. Так называется воспалительный процесс, который прогрессирует в мастоидальном отростке височной кости – она считается одной из составляющих среднего уха. Такое заболевание всегда сопровождается интенсивной ушной болью, но следует знать, что мастоидит редко встречается как самостоятельная патология – это есть одно из осложнений среднего отита. - Травма уха. Естественно, при ударе в ухо человек будет испытывать болевой синдром. Но не стоит забывать, что травма уха может быть связана с попаданием в него инородного тела, либо прободением барабанной перепонки.
- Новообразования в ухе. Вообще, злокачественные и доброкачественные опухоли ушей диагностируются крайне редко, но если уж они имеют место быть, то болевой синдром будет присутствовать обязательно, причем, отличаться интенсивностью.
Нередко бывает так, что пациент жалуется врачу на сильную ушную боль, но при обследовании специалист не обнаруживает каких-либо патологических изменений. В таком случае ведется речь о болевом синдроме в ушах, который провоцируется заболеваниями других органов и систем.
Внеушные заболевания, которые вызывают рассматриваемый болевой синдром:
- Болезни зубов. Даже банальный кариес может спровоцировать появление интенсивного болевого синдрома в ушах. Это же состояние может развиться и на фоне использования неправильно изготовленных/установленных зубных протезов.
- Патологии височно-нижнечелюстного сустава. Этот сустав, как и все остальные в организме, может подвергаться артрозу, артриту и вывихам. А такие состояния и вызывают сильную боль в ушах – пациенты идут на прием к отоларингологу, но им поможет только стоматолог.
- Заболевания шейного отдела позвоночника. Между ушами и шеей имеется общее нервное «сообщение», поэтому такие заболевания, как остеохондроз, травмы шеи, миофасциальный синдром часто проявляются ушной болью.
- Патологии глотки. Речь идет о воспалительных заболеваниях этого органа – фарингит, тонзиллит, ангины разного вида, гнойник горла. Характерным признаком болевого синдрома в ушах на фоне заболевания глотки будет усиление неприятных ощущений при глотании.
- Новообразования гортани и глотки. Ушная боль в этом случае может быть вообще единственным симптомом, какие-либо другие отклонения от нормы отсутствуют. На фоне прогрессирующей опухоли гортани или глотки боль будет присутствовать только в одном ухе, а при осмотре врач отоларинголог отметит абсолютное здоровье барабанной перепонки.
- Невралгия. Редко, но случаи имеют место быть – боль в ухе появляется на фоне невралгии. Речь идет о воспалении тройничного нерва или языкоглоточного.
- Синусит. Постоянная заложенность носа приводит к тому, что в слуховом проходе скапливаются слизистые выделения – они оказывают давление, что и провоцирует болевой синдром. В этом случае боль в ушах будет сопровождаться и другими симптомами синусита – головная боль, затрудненность дыхания, общая слабость.
- Паротит. Это воспалительный процесс, протекающий в слюнной железе. Ушная боль в таком случае будет присутствовать неинтенсивная, ее легко дифференцировать и выявить причину появления – симптомы паротита всегда ярко выражены.
- Акустическая невринома. Это доброкачественная опухоль слухового нерва в головном мозгу (она классифицируется как внутричерепное новообразование). Боль в ушах на фоне такого патологического процесса появляется на поздних стадиях развития.
- Опухоли околоушной железы. Они провоцируют периодическое появление ушной боли неинтенсивного характера.
Обратите внимание: чтобы точно установить причину боли в ушах и пройти грамотное лечение, необходимо обратиться за медицинской помощью к врачу отоларингологу.
Что делать при боли в ухе: первая помощь
 Самое верное решение – отправиться на прием к врачу отоларингологу, пройти обследование и получить назначения/рекомендации. Но ведь не всегда есть возможность незамедлительно попасть в лечебное учреждение, поэтому будет не лишним знать правила первой помощи.
Самое верное решение – отправиться на прием к врачу отоларингологу, пройти обследование и получить назначения/рекомендации. Но ведь не всегда есть возможность незамедлительно попасть в лечебное учреждение, поэтому будет не лишним знать правила первой помощи.
Принять обезболивающее
Это самый простой путь решения проблемы, но почему-то люди об этом забывают и начинают сразу применять ушные капли. Между тем, избавить от ушной боли (или значительно снизить ее интенсивность) может таблетка Парацетамола или Ибупрофена. Причем, последний препарат предпочтительнее – Ибупрофен обладает выраженным противовоспалительным эффектом, что обеспечит быстрое избавление от боли.
Закапать капли в нос
 Отличный вариант первой помощи при ушной боли – закапать в нос препарат с сосудосуживающим эффектом. Такая процедура практически сразу избавит от боли в ушах, если она возникла на фоне насморка. К сосудосуживающим назальным каплям относятся Нафтизин, Галазолин.
Отличный вариант первой помощи при ушной боли – закапать в нос препарат с сосудосуживающим эффектом. Такая процедура практически сразу избавит от боли в ушах, если она возникла на фоне насморка. К сосудосуживающим назальным каплям относятся Нафтизин, Галазолин.
Закапать капли в больное ухо
 Это решение неоднозначно! Ушные капли ни в коем случае нельзя применять в случае прободения (разрыва) барабанной перепонки, поэтому использовать даже самые эффективные ушные капли в случае болевого синдрома без знания причины нельзя.
Это решение неоднозначно! Ушные капли ни в коем случае нельзя применять в случае прободения (разрыва) барабанной перепонки, поэтому использовать даже самые эффективные ушные капли в случае болевого синдрома без знания причины нельзя.
Стоит быть внимательным и, например, если ребенок жалуется на ушную боль на фоне простудного заболевания, то ему можно закапать Отипакс, Отинум. Но если накануне ребенок купался в водоеме, то использовать ушные капли уже нельзя без предварительной консультации с отоларингологом. Также нельзя закапывать ушные капли с целью обезболивания при травме уха или головы.
Сухое тепло
Местное применение сухого тепла будет целесообразным при остро возникшей ушной боли. Греть ухо можно в первые 2-3 часа боли, потом эта же процедура становится нецелесообразной и даже опасной в некоторых случаях. Например, если имеет место быть гнойное воспаление слухового прохода, то тепловые процедуры только усугубят ситуацию.
Под понятием «сухое тепло» имеется в виду прогретая на сковороде соль или песок, лампа синего света.
Если объединить все вышеуказанные рекомендации, то можно выделить алгоритм действий человека при боли в ушах:
-
 если боль только появилась, и не прошло еще 2-3 часа с момента ее появления, то к больному уху прикладывают грелку или любое сухое тепло;
если боль только появилась, и не прошло еще 2-3 часа с момента ее появления, то к больному уху прикладывают грелку или любое сухое тепло; - сразу же нужно принять любое обезболивающее лекарственное средство, но в приоритете Ибупрофен;
- если присутствует насморк, то стоит закапать в нос сосудосуживающие капли;
- если уверены в диагнозе (например, в анамнезе хронический отит и просто настал период его обострения), то можно закапать в ухо обезболивающие/противовоспалительные капли.
Обратите внимание: в любом случае, даже если боль в ушах после предпринятых действий исчезла, обратиться за квалифицированной медицинской помощью нужно обязательно! Боль не является патологией, это лишь симптом ее присутствия – нужно диагностировать заболевание и провести грамотный курс терапии.
Боль в ушах – это всегда симптом какого-либо нарушения/патологии (за редким исключением). Поэтому надеяться на то, что все само пройдет, капать в ухо растительное масло или какие-то настойки травяные будет как минимум неразумно, а как максимум – опасно. Да, первую помощь оказать можно и нужно – ушная боль очень интенсивная, изматывающая и требует незамедлительного вмешательства. Но окончательный вердикт по поводу причины появления рассматриваемого синдрома и о методах решения проблемы должен сделать врач отоларинголог.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
21,375 просмотров всего, 15 просмотров сегодня
Загрузка…
Источник