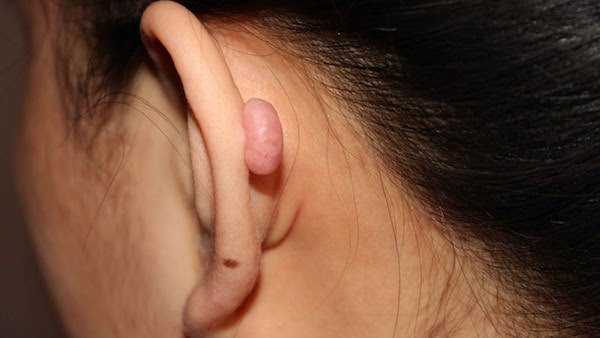
У ребенка болит ухо и увеличены миндалины

В силу особенностей анатомии человеческого организма горло и ухо представляют собой сообщающуюся систему, связанную друг с другом целым рядом образований. Основным элементом горла является фаринкс – широкий канал, предназначенный для транспортировки пищевых масс в пищевод, а воздушных – в гортань. С помощью особых дренажных каналов, которые называются евстахиевыми трубами, фаринск соединяется с ушами и позволяет уравновешивать давление воздуха на барабанные перепонки.
Болит ухо и горло с одной стороны: причины и лечение
При различных воспалительных процессах патология быстро распространяется по этим каналам, поражая структуры и органа слуха, и глотки. Именно поэтому у пациентов при различных отоларингических заболеваниях отмечаются односторонние боли в горле и ухе. Неприятные ощущения могут быть вызваны целым рядом нарушений:
- отит;
- фарингит;
- ангина;
- ларингит;
- синусит;
- лимфаденит и т.д.
Строение ротоглотки
Внимание! Дискомфорт в области уха и горла также может возникать из-за проблем в строении зубочелюстного аппарата. Наиболее частой причиной болезненных ощущений является абсцесс или флегмона – скопление гнойного экссудата в челюстно-лицевой области.
Отит
Отит – воспалительный процесс, поражающий различные отделы уха. Заболевание может носить как острый, так и хронический характер. В зависимости от степени распространения нарушения симптомы патологии зачастую несколько отличаются, однако у большинства пациентов отит проявляется интенсивной болью в области уха и горла с пораженной стороны. Болевой синдром носит острый, стреляющий характер и сопровождается резким ухудшением самочувствия человека.
Воспаление среднего уха
Внимание! Отит является опасным заболеванием, так как при неправильном лечении способен привести к целому ряду осложнений, в том числе парезу лицевых мышц, менингиту и абсцессу мозговых структур.
При диагностике отита выделяют три основных разновидности данного заболевания:
- Наружный отит – поражает наружные слуховые структуры, этой формой патологии чаще страдают люди среднего и пожилого возраста.
- Средний отит, при котором воспалительный процесс локализуется в среднем ухе и обычно поражает детей в возрасте до 5-7 лет.
- Внутренний отит. Развивается на фоне перенесенной тяжелой инфекции, например, менингита. При данной патологии у пациента воспаляется лабиринт – внутренняя структура уха. Заболевание имеет крайне высокий риск развития осложнений.
Наружный отит изнутри
Наружная форма заболевания делится на локальную и разлитую. В первом случае у пациента в ухе образуется фурункул – гнойное воспаление в мягких тканях, имеющее четкие границы. Врач вскрывает патологическое образование и дренирует полость.
Разлитой отит обычно развивается на фоне хронического отита, когда в ушных ходах в течение длительного периода сохраняется патогенная микрофлора. При этом воспаление распространяется на ткани структур уха, в том числе на барабанную перепонку.
При отсутствии лечения патологический процесс переходит на среднее уха. По евстахиевым трубам заболевание может распространиться и на глотку. В таком случае развивается тубоотит или евстахиит — нарушение, при котором инфекция поражает слизистую оболочку слуховых проходов.
Строение уха
При отите в патологический процесс вовлекаются нервы, проходящие по каналам черепа и соединяющие горло и ухо. В результате этого происходит воспаление и сдавление ганглиев, что вызывает сильный болевой синдром как в области слухового прохода, так и в глотке с пораженной стороны. Также при отите пациента беспокоят и другие симптомы:
- гиперемия эпидермиса уха при наружном отите;
- резкие неприятные ощущения при прикосновении к входу в слуховой канал;
- снижение слуха, особенно при появлении выделений;
- выделения из слухового прохода, обычно зеленоватого или желтоватого оттенка;
- шум в ушах;
- головокружение, цефалгия;
- боль в горле с пораженной стороны, иногда болевой синдром может также затрагивать челюсть;
- субфебрильная или фебрильная лихорадка.
Наружный отит лечат с помощью введения в слуховой проход турунд, пропитанных спиртом или антисептиками: Отипакс, Анауран. Также пациенту показаны физиопроцедуры, согревающие компрессы и прием поливитаминных комплексов.
Ушные капли Отипакс
При более тяжелых формах заболевания отоларинголог назначает антибактериальные препараты: Ампициллин, Цефазолин, Аугментин и т.д. В ухо закапывают капли с противовоспалительным эффектом: Отинум, Софрадекс.
Если консервативное лечение не приносит эффекта, то проводится парацентез – прокол барабанной перепонки, который обеспечивает отток гнойного экссудата. После процедуры пациенту необходимо принимать антибактериальные препараты, нейропротекторы и лекарства для стимуляции кровообращений. Лечение в этом случае проводится в условиях стационара.
Видео: Средний отит — острая ушная инфекция
Фарингит
Фарингит – заболевание, при котором воспаляется эпителиальная оболочка задней стенки глотки. Патология может носить как неинфекционную, так и бактериальную или вирусную природу. Болезнь в большинстве случаев сочетается с тонзиллитом, сопровождается слезотечением и ощущением заложенности в носу и ушах.
Виды фарингита
Неинфекционный фарингит развивается из-за вдыхания пациентом чрезмерно горячего или холодного воздуха, паров токсичных веществ, длительного контакта с веществами, провоцирующими раздражения слизистой: углем, мелом, древесной или каменной пылью и т.д. Инфекционная форма заболевания возникает при развитии в организме человека стрептококковой, стафилококковой, пневмококковой, грибковой или вирусной инфекции. В таком случае фарингит обычно вызывает распространившаяся за пределы очага воспаления патология: синусит, отит и т.д.
Внимание! При инфекционном фарингите необходимо выявить природу возбудителя болезни. В противном случае лечение может оказаться неэффективным.
При фарингите у пациентов отмечаются характерные признаки заболевания:
- Боль. Болевой синдром носит тупой характер, локализуется в горле. При глотании дискомфорт усиливается, вызывая односторонние неприятные ощущения в области уха.
- Першение в горле. У пациента постоянно возникает желание откашляться, нередко больные жалуются на мучительный сухой кашель.
- Гиперемия и отечность слизистых оболочек глотки. В редких случаях при осмотре можно отметить небольшие папулы или язвы на поверхности эпителия.
- Субфебрильная лихорадка с повышением температуры тела до 37,5-38°C.
Причины фарингита
Терапия фарингита направлена на снятие симптомов патологии и устранение фактора, вызвавшего заболевание. Пациенту назначают антибактериальные или противовирусные средства: Доксициклин, Ампициллин, Ацикловир и т.д. Прием данных препаратов необходим при лечении инфекционного фарингита. Также рекомендуется использование спреев с местным противовоспалительным и антисептическим эффектом: Гексорал, Стрепсилс, Хлорофиллипт.
Для лечения заболевания неинфекционной природы пациенту следует отказаться от курения, при работе с раздражающими веществами использовать средства индивидуальной защиты, отказаться от употребления острой или чрезмерно горячей пищи.
Причины и признаки фарингита
Ангина
Ангина – целая группа острых заболеваний, возникающих из-за развития инфекционного процесса на миндалинах глоточного кольца. При этом патология может иметь как эндогенную, так и экзогенную природу. В первом случае возбудитель попадает в горло из пазух носа, ушных ходов или разрушенных кариесом зубов. При экзогенном воспалении патогены передаются воздушно-капельным или алиментарным способом.
Внимание! У пациентов с иммунодефицитными состояниями ангину могут вызывать условно-патогенные микроорганизмы, которые составляют микрофлору ротовой полости и в норме не вызывают инфекционных процессов.
Признаки ангины
При ангине больных беспокоит характерная симптоматика инфекционного процесса:
- Гипертермия до 38,5-39,5°C.
- Налет на миндалинах, появление язв.
- Интенсивная боль в горле и ушах, которая усиливается при глотании. При этом патология нередко поражает гланды только на одной половине глотки, в таком случае болевой синдром также носит односторонний характер.
- Общее ухудшение самочувствия.
- Резко выраженная гипертермия неба, миндалин, язычка.
- Снижение аппетита.
- Слабость, вялость, сонливость.
- Приступы потливости.
- Миалгия и артралгия.
Горло при фолликулярной ангине
Выделяют несколько основных видов ангин, каждая из которых отличается специфическими проявлениями.
Типичные разновидности ангин
| Симптоматика | Катаральная – острое воспаление миндалин или острый катаральный тонзиллит | Лакунарная — поражение миндалин с вовлечением в патологический процесс лимфатических узлов | Фолликулярная – гнойный воспалительный процесс, при котором очаги поражения расположены в виде отдельных точек |
|---|---|---|---|
| Гипертермия | До 38°C | До 39°C | До 40°C |
| Состояние пациента | Удовлетворительное | Средней тяжести | Средней тяжести |
| Увеличение лимфоузлов | Не выражено | Выражено | Выражено |
| Болезненность лимфоузлов | Умеренная | Сильно выражена | Сильно выражена |
| Налет на миндалинах | Отсутствует | Выражен | Отсутствует |
| Боль при глотании | Умеренная | Выражена | Сильно выражена |
Виды ангины
В большинстве случаев ангину лечат амбулаторно. Исключением являются тяжелые или атипичные формы заболевания. Пациенту показан прием местных и общих антибактериальных средств: цефалоспоринов, макролидов и сульфаниламидов. Курс лечения в среднем составляет около 7-8 дней. Миндалины обрабатывают Хлорофиллиптом, Стопангином, Амбазоном и т.д. Возможно орошение средствами, содержащими хлоргексидин или стрептоцид. На период лечения и реабилитации после болезни больному рекомендуется соблюдать щадящую диету.
Ларингит
Ларингит – заболевание, при котором воспаляется слизистая оболочка гортани. В большинстве случаев патологию вызывают различные вирусы, приводящие к гиперемии и отеку внутреннего слоя дыхательных путей. При отсутствии лечения ларингит, особенно у пациентов дошкольного возраста, может привести к развитию ложного крупа – болезни, в ходе которой затрудняется или становится невозможным движение воздушных масс в гортани.
Голосовые связки при ларингите
Острый ларингит редко возникает как самостоятельная патология, в большинстве случаев он развивается на фоне тяжелой формы ОРВИ, кори, скарлатины и т.д. Хроническая форма заболевания формируется из-за неправильного лечения острого ларингита или же в результате длительного пагубного воздействия на слизистую оболочку дыхательных путей различных патогенных факторов: пыли, химикатов, дыма.
Заболевание проявляет себя тупой болью и жжением в горле, при этом неприятные ощущения могут локализоваться с одной стороны гортани. Часто пациенты жалуются также на неприятные ощущения в ушах, затруднения при глотании и сухость во рту и глотке. При диагностике ларингита следует обращать внимание и на другие симптомы болезни:
- сиплость или охриплость голоса;
- ощущение постороннего предмета в горле;
- сухой кашель при остром ларингите или влажный при хроническом.
Средства для лечения ларингита
Пациенту с неосложненным ларингитом не требуется госпитализация, поэтому лечение проводится амбулаторно. При этом постельный режим необходим только больным, у которых патология развилась на фоне ОРВИ. Прочие пациенты могут вести привычный образ жизни, однако стараться не разговаривать или общаться шепотом, чтобы снизить нагрузку на голосовые связки.
Больным назначают лечение ультрафиолетом, магнитотерапию, кварцевые процедуры, щелочные или масляные ингаляции. Для купирования болевого синдрома и прекращения кашля рекомендовано обильное теплое питье и использование леденцов с экстрактом эвкалипта, шалфея или ромашки.
Видео: Ларингит: причины и проявления
Лимфаденит
Лимфаденит – воспалительный процесс, поражающий ткань лимфатических узлов. В большинстве случаев возникает как синдром различных бактериальных или вирусных патологий, в ряде случаев может быть вызван воздействием на организм токсинов, в том числе приемом цитостатиков. Поражение лимфатических узлов в области шеи или за ушами приводит к появлению довольно интенсивного болевого синдрома, который иррадиирует в горло и слуховой канал.
Расположение лимфоузлов
При лимфадените у пациентов беспокоят характерные для воспалительного процесса симптомы:
- увеличение и болезненность лимфатического узла;
- возможна гиперемия в районе поражения;
- боль в голе и ухе с одной стороны;
- усиление неприятных ощущений при наклоне или повороте головы;
- возможно формирование абсцесса на месте узла;
- субфебрильная лихорадка, озноб.
Внимание! У детей лимфаденит может протекать в тяжелой генерализированной форме, при которой пациент ощущает резкое ухудшение самочувствия, у него отмечается резкая гипертермия до критических показателей. При отсутствии своевременного лечения существует риск развития сепсиса.
Воспаление лимфоузлов
Терапия патологии включает обязательное использование антибактериальных препаратов: Ампициллина, Доксициклина, Цефазолина и т.д. Врач назначает антибиотик широкого спектра действия или выбирает наиболее подходящий препарат после определения возбудителя патологии. Также пациенту показана УВЧ-терапия и прием витаминно-минеральных комплексов.
Синусит
Заболевание, при котором воспаляется одна или несколько пазух носа, называется синусит. Патология носит воспалительный характер и развивается как осложнение при различных бактериальных или вирусных инфекциях. Чаще всего данное нарушение диагностируют у детей и подростков в возрасте 4-15 лет. Синуситы – это целая группа заболеваний, которые классифицируются по месту локализации воспалительного процесса:
- Гайморит– воспаление эпителия носовых пазух верхней челюсти.
- Фронтит– поражение слизистой лобной пазухи.
- Этмоидит— синусит ячеек решетчатой кости.
- Сфеноидит— патологический процесс в пазухах клиновидной кости.
Гайморовы пазухи при синусите
При синусите у пациента появляются характерные симптомы, свидетельствующие о развитии воспаления в придаточных пазухах носа:
- Возникают неприятные ощущения в носу. В зависимости от места поражения и количества вовлеченных в патологический процесс пазух, боль может локализоваться в области переносицы, над глазом или между бровями. При этом дискомфорт резко усиливается при нажатии на воспаленный участок или при наклоне головы.
- Цефалгия. Головная боль носит тупой или ноющий характер и усиливается в вечернее время.
- При синуситах часто отмечаются неприятные ощущения в горле и области уха с пораженной стороны.
- Нарушение носового дыхания. Из-за заложенности носа голос пациента приобретает характерную гнусавость.
- При нормальном оттоке гноя из пазух у больного отмечаются желтовато-зеленые или коричневатые выделения с неприятным гнилостным запахом из носа.
- Субфебрильная или фебрильная лихорадка, слабость, озноб.
Лечение при синуситах должно быть направлено на купирование воспалительного процесса и обеспечение свободного оттока гнойного экссудата из пазух носа. Для этого применяются различные антибактериальные или противовирусные препараты: Амоксициллин, Меропенем, Цефтриаксон и т.д.
Препарат Амоксициллин
Если консервативное лечение не имеет эффекта, то проводится хирургический дренаж. Его выполняют для очищения пазух от гноя и забора материала для выявления патогена. После проведения анализа специалист может подобрать наиболее эффективный препарат для лечения синусита.
Боли в горле и ухе с одной стороны являются достаточно распространенным симптомом, который может свидетельствовать о развитии различных заболеваний верхних дыхательных путей, органов слуха или лимфоидной системы. При появлении каких-либо признаков патологии рекомендуется обязательно обратиться к специалисту.
Видео – Что делать, когда «стреляет» и болит ухо?
Источник
Как правильно вести себя при подозрении на отит или ангину у ребенка? Может ли боль в ухе и горле пройти сама? Когда оправданны антибиотики?
Содержание:
- Миф 1. Почти у всех детей бывает воспаление уха, которое лечится с помощью антибиотиков
- Миф 2. Увеличенные лимфатические узлы всегда говорят о какой-то проблеме
- Миф 3. Вы можете распознать острый тонзиллит (ангину) у ребенка, проверив, не увеличены ли у него шейные лимфоузлы, и посмотрев горло
Публикуем еще одну главу из книги «200 мифов и фактов об уходе за малышом», в которой известные американские педиатры рассказывают о современном лечении отита и ангины.
К содержанию
Миф 1. Почти у всех детей бывает воспаление уха, которое лечится с помощью антибиотиков
На самом деле: ушные инфекции довольно распространены, но хорошо лечатся — и не обязательно антибиотиками.
Факты
Если вам кажется, что ваши знакомые только и говорят о том, что у их детей воспаление ушей, то это, скорее всего, связано с тем, что данное заболевание встречается так же часто, как и обычная простуда, особенно у детей до 6 лет. Многие педиатры скажут, что зимой количество пациентов с болями в ушах и инфекциями зашкаливает. Однако у вашего малыша не обязательно будет букет ушных инфекций только потому, что он ребенок. Некоторые дети действительно более подвержены острому отиту или воспалению среднего уха, но это лечится, причем не только антибиотиками.
У детей чаще бывают воспаления, чем у взрослых, потому что их евстахиевы трубы (названы в честь анатома XVI века Эустахио), которые соединяют среднее ухо с задней стенкой глотки, короче и расположены горизонтально. Пока трубы окончательно не сформируются, не станут длиннее и не примут нужный уклон, они будут доступнее для микробов и там будет скапливаться жидкость — отличная среда для микробов.
Острый средний отит (ОСО) часто бывает после простуды или гриппа (в отличие от вируса гриппа, отит не передается от человека к человеку). Из-за насморка евстахиевы трубы одного или обоих ушей могут заполниться жидкостью, в результате чего возникает воспаление или, по крайней мере, повышается давление, и уши начинают болеть.
Если ребенок жалуется на боль в одном или обоих ушах (младенцы дергают или тянут себя за уши), у него жар и затрудненный слух из-за закупорки труб, возможно, дело в инфекции. (Временное ухудшение слуха, вызванное ОСО, обычно незначительно и проходит незамеченным, потому что другое ухо слышит нормально.) Если заметите кровянистый гной у малыша в ухе или корочку, которая говорит о дренаже, это значит, что инфекция вызвала разрыв барабанной перепонки. Звучит пугающе, но таким способом тело снижает давление в трубах, и ребенку становится лучше (обычно барабанная перепонка заживает в течение двух недель). Но вы должны сказать врачу, что барабанная перепонка прорвалась, поскольку он может посчитать нужным назначить лечение, чтобы предотвратить осложнения.
Поскольку ОСО — бактериальная инфекция, а не вирусная, как простуда, значит ли это, что врач пропишет антибиотики? Не обязательно. Если ребенку нет еще двух лет, в случае подтвержденного ОСО или подозрения на него с ярко выраженными симптомами рекомендован курс лечения антибиотиками (как правило, амоксициллином).
Для детей в возрасте полугода и младше симптомы не обязательно должны присутствовать для начала лечения. Формулировка «подозрение на ОСО с ярко выраженными симптомами» применима к малышам от 6 до 24 месяцев. Однако из-за слишком частого использования антибиотиков и возникновения лекарственно-устойчивых бактерий ААП (Американская академия педиатрии) рекомендует как можно меньше прибегать к антибиотикам при лечении детей старше двух лет. Перед тем как протянуть руку за бланком для рецепта (чего многие доктора просто не могут не сделать, глядя в глаза родителей, молящих о помощи), педиатрам стоит оценить серьезность ОСО и позаботиться об облегчении боли. В течение первых суток антибиотики не утолят боль, но отпускаемые без рецепта препараты, такие как ибупрофен или ацетаминофен, способны помочь. Если в следующие 4-5 дней улучшения нет, можно давать ребенку антибиотики. Однако ААП подтверждает, что 80% детей, страдающих ОСО, поправляются сами.
Вы можете опасаться возможных последствий вашего бездействия. Даже если ребенку нужны антибиотики, у него мало шансов серьезно заболеть, если он не получит их немедленно.
Если вы расстроены из-за того, что педиатр не выписал рецепт сразу после осмотра, подумайте, что для вас важнее: 1) немедленно облегчить боль — то, что действительно нужно вашему ребенку и для чего подходят безрецептурные препараты, или 2) дать ребенку антибиотики, которые ему не нужны и которые в будущем могут затруднить лечение бактериальных инфекций.
Когда вам прописали лекарство, которое вам не нужно (не нравится)
Родители детей, страдающих от бактериальных инфекций вроде острого среднего отита, — не единственные, кто испытывает непонятную любовь к антибиотикам. Есть еще много педиатров, которые слишком поспешно хватаются за рецептурные бланки, вопреки рекомендациям медицинских организаций, таких как ААП, более взвешенно принимать решения об использовании этих сильнодействующих препаратов.
Если вашему ребенку два года или больше, у него обнаружили ОСО и прописали антибиотики, спросите у педиатра о причинах, по которым он рекомендовал вам курс лекарств, которые, возможно, не нужны вашему ребенку, особенно если у него нет хронического воспаления уха и ему в последнее время не давали антибиотиков. Если малыш не ходит в детский сад, где много детей, это еще одна причина сомневаться в необходимости лечения. Что касается случаев ОСО у детей старше двух лет, медицинские рекомендации однозначны: польза от антибиотиков, таких как амоксициллин, невелика, особенно если сопоставить ее с опасностью в виде лекарственно-устойчивых бактерий, которые ваш ребенок может передать другим детям и взрослым.
К содержанию
Миф 2. Увеличенные лимфатические узлы всегда говорят о какой-то проблеме
На самом деле: у увеличенных лимфоузлов обычно бывает простое объяснение.
Факты
Увеличенные лимфатические железы (или узлы) вызывают у родителей естественное беспокойство — еще вчера этих шишек не было, а теперь они растут! Обычно увеличение лимфоузлов является хорошим признаком. Это значит, что организм борется с инфекцией, например вирусом гриппа. Простуда, особенно если она сопровождается болью в горле, приводит к увеличению шейных лимфатических узлов и их повышенной чувствительности. Железы в других частях тела (в подмышечных впадинах и паховой области) реагируют аналогичным образом в зависимости от места воспаления. Если у ребенка лимфоузлы набухли только в паху, причиной может быть ссадина на коленке. Если кошка оцарапала ребенку правую руку, лимфатический узел под правой рукой может увеличиться.
Лимфатические железы очень чувствительны к инфекциям и ранам, но главное то, что они активно производят лимфоциты, которые в свою очередь вырабатывают антитела для борьбы с «захватчиками» (вирусом простуды или бактериями с лап кошки).
Если железы увеличены и болезненны более трех дней, или набухли железы по всему телу, кожа над ними покраснела и болит при прикосновении, или температура поднялась до 38,3°С, запишитесь на прием к педиатру, чтобы исключить серьезные вирусные или бактериальные заболевания. Увеличенные лимфоузлы могут быть симптомом рака, но это маловероятно у детей. Поскольку иммунитет у детей еще незрелый и они больше подвержены инфекциям, их лимфоузлы чаще бывают увеличены. Обычно это совершенно неопасно и проходит само.
К содержанию
Миф 3. Вы можете распознать острый тонзиллит (ангину) у ребенка, проверив, не увеличены ли у него шейные лимфоузлы, и посмотрев горло
На самом деле: сдать анализы — это единственный способ подтвердить наличие острого тонзиллита.
Факты
Как мы уже говорили, шейные лимфоузлы увеличиваются при больном горле вследствие вирусной инфекции, например обычной простуды. Однако острый тонзиллит — это бактериальная инфекция, и ее нужно лечить антибиотиками, чтобы предотвратить осложнения в будущем. Это заболевание редко встречается у детей младше 3 лет.
Единственный способ узнать, что это — вирус или тонзиллит — сделать анализ на посев культуры.
Педиатр берет у ребенка мазок из горла и выращивает культуру. Если бактерии, вызывающие тонзиллит, присутствуют, они проявятся через 24 часа, и тогда можно начинать лечение антибиотиками. Теперь врачи могут провести экспресс-тест, который дает результат в течение нескольких минут. Однако если результат отрицательный, культуру нужно проверить через сутки, чтобы исключить наличие бактерий.
Только то, что горло очень болит и покраснело, еще не значит, что у ребенка тонзиллит. Температура тоже не симптом. При вирусной инфекции горло может болеть действительно сильно, а постназальный затек при простуде также вызывает боль в горле, но эти ощущения никак не связаны с бактериальной инфекцией.
К симптомам острого тонзиллита не относятся признаки, присущие простуде, вроде насморка. Симптомами тонзиллита обычно являются жар, боль в горле, трудность при глотании (возможно, связана с потерей аппетита) и пятна белого гноя на миндалинах.
Вызовите врача, если у вашего ребенка вместо стандартного набора симптомов, которые свидетельствуют о простуде, болит горло, увеличены шейные лимфатические узлы на протяжении 2-3 дней без улучшений (а не так, что горло утром болит, а в течение дня боль уменьшается), миндалины покрыты белыми пятнами, температура повышена, присутствуют озноб, головная боль, рвота, усталость или раздражительность. Все это может быть признаком острого тонзиллита.
Немедленно свяжитесь с врачом, если ребенку трудно дышать или глотать или если у него течет слюна. Это может означать, что у него эпиглоттит, инфекция, опасная для жизни, поскольку она способна вызывать обструкцию дыхательных путей.
Внимание! Другие вирусные заболевания могут сопровождаться симптомами, похожими на симптомы тонзиллита! Не ставьте диагноз самостоятельно и не начинайте курс антибиотиков, пока педиатр не получит результаты анализа, подтверждающие наличие возбудителей тонзиллита.
Источник