От менингита могут болеть зубы
Общие сведения. Менингит и абсцесс головного мозга — это редкие осложнения гнойной инфекции челюстно-лицевой области. Они характеризуются выраженной тяжестью течения, трудны в диагностике, сложны в лечении, отмечается высокий процент неблагоприятных исходов. По данным различных авторов, летальность при них составляет 40-90%.
Наиболее часто возникновение одонтогенного и неодонтогенного менингита и абсцесса головного мозга связано с лизисом стенок пещеристого синуса гнойным экссудатом, вместе с которым патогенные возбудители проникают в полость черепа, вызывая воспаление оболочек и вещества головного мозга. Наиболее частый путь реализации таких осложнений, описанный в стоматологической практике, следующий. Острый остеомиелит альвеолярного отростка осложняется гнойным синуситом с переходом в эмпиему гаймаровой пазухи. Из нее гнойный экссудат попадает в крылонебную ямку и через круглое отверстие распространяется в полость черепа, вызывая абсцесс головного мозга или менингит.
Возбудителями менингита и абсцесса головного мозга бывают разнообразные микробы: стафилококк, стрептококк, пневмококк, кишечная палочка, анаэробные бактерии. При менингите мягкие мозговые оболочки инбибированы гнойным экссудатом, их сосуды набухшие, резко гиперемированы, субарахноидальное пространство содержит мутную гноевидную жидкость с большим количеством лейкоцитов, белка, фибрина. При прогрессировании процесса гнойное воспаление захватывает паренхиму и желудочки мозга.
На месте проникновения патогенных микробов в веществе головного мозга возникает ограниченный энцефалит. Необходимым условием для формирования абсцесса мозга является образование капсулы абсцесса. Она представляет собой сложно построенную вокруг гнойного расплавления мозговой ткани оболочку, развивающуюся в основном из гноеродной перепонки. Риск развития этих осложнений выше у людей молодого и среднего возраста.
Клиника, диагностика и лечение менингита. Заболевание начинается остро с сильной головной боли, тошноты, рвоты, повышения температуры тела до 39-40°С. Быстро к ним присоединяются возбуждение, помрачнение сознания, бред. Однако не всегда менингит может начинаться и протекать так бурно. Больные отмечают общую слабость, постепенно нарастающую головную боль, отсутствие аппетита, тошноту, бессонницу. При осмотре определяется психическая вялость, тусклый блуждающий взгляд. Температура тела повышается до 38°С. Голова слегка откинута назад, любое ее движение сопровождается усилением боли. Затылочные мышцы напряжены, несколько позже определяют напряжение мышц спины. Симптомы Кернига и Брудзинско-го положительные, повышены рефлексы, выявляются сгибательные контрактуры конечностей, гиперестезия кожных покровов.
В анализе крови находят лейкоцитоз, лимфопению, моноцитопе-нию, увеличение СОЭ.
Диагноз Менингита устанавливают на основании жалоб, анамнеза заболевания с наличием гнойно-очаговых процессов в челюстно-ли-цевой области, данных объективного обследования. В большинстве клинических наблюдений к установлению диагноза привлекают невропатолога, окулиста, оториноларинголога, а при необходимости -других специалистов (нейрохирург, терапевт и др.).
Для подтверждения диагноза исследуют спинно-мозговую жидкость. При люмбальной пункции ликвор выделяется под повышенным давлением (300-600 мм вод. ст.), имеет мутный зелено-желтый цвет, достигающий цвета и консистенции гноя. При исследовании спинномозговой жидкости определяют большое содержание белка и высокий плеоцитоз (до несколько десятков тысяч клеток) за счет наличия лимфоцитов, полинуклеаров и гнойных телец. Неблагоприятным фактором является нарастание уровня белка при уменьшении цитоза в ликворе. Его бактериологическое исследование при положительных результатах подтверждает диагноз менингита. Предварительную ин-детификацию возбудителей осуществляют после окраски мазков спин-но-мозговой жидкости по Граму и использования серологических экспресс-тестов.
Лечение Менингиальных осложнений включает в себя мероприятия по полноценной хирургической обработке первичного гнойного очага и комплексной консервативной терапии (дезинтоксикационной, антибактериальной, иммунной, гипосенсибилизирующей и симптоматической).
Успех антибактериальной терапии, в первую очередь, зависит от своевременности и правильности назначения антибиотиков. При их выборе надо учитывать то обстоятельство, что они не все хорошо проникают через гематоэнцефалитический барьер.
Если быстрые методы исследования (окраска мазков спинно-моз-говой жидкости по Граму, серологические экспресс-тесты) не позволяют выявить возбудителя, то антибактериальную терапию проводят эмпирически. Она строится с учетом того, что должна перекрыть весь спектр вероятных возбудителей. Наиболее эффективные схемы такой терапии в зависимости от возраста больных следующие (Белобородов В. Б., Лобзин Ю. В., 2002):
1. Возраст 3 месяца — 5 лет: внутривенно Ампициллин с гентамици-ном И Цефотаксимом или цефтриаксоном.
2. Возраст 5-50 лет: внутривенно Цефотаксим Или Цефтриаксон (+ ампициллин При подозрении на листерии), Бензилпенициллин, хлорамфеникол.
3. Возраст более 50 лет: внутривенно Ампициллин с цефотаксимом Или Цефтриаксоном.
4. При иммуносупрессии: внутривенно Ванкомицин с ампициллином И Цефтазидином.
Последующие курсы антибактериальной терапии корректируются результатами бактериологического исследования и данными о чувствительности патогенной микрофлоры к антибиотикам. При неэффективности внутривенного введения одновременно используют и эндолюм-бальный путь введения антибиотиков. Показанием к смене антибактериальных препаратов служит отсутствие положительной клинико-лабораторной динамики или их побочное действие.
Если установлена стафилококковая, синегнойная или колибацил-лярная инфекция, то одновременно назначают специфическую иммунотерапию (гипериммунную плазму или гамма-глобулин). При этом плазму взрослым пациентам вводят по 125 мл с интервалом 1-2 дня (5-6 раз на курс). Гамма-глобулин вводят 1-3 раза внутримышечно по 4-6 мл.
Профилактика Одонтогенного менингита состоит в своевременном и эффективном лечении первичных гнойно-воспалительных процессов челюстно-лицевой области и шеи.
Клиника, диагностика и лечение абсцесса головного мозга. При гнойных процессах в среднем и внутреннем ухе, фурункулах лица, гнойном поражении внутренних органов в вещество мозга может быть занесена патогенная микрофлора, приводящая к образованию абсцесса. В клиническом течении заболевания выделяют четыре периода. Начальный (первый) период Отражает короткую фазу проникновения гнойной инфекции в ткань головного мозга. Клиническая картина характерна для начала острого менингита. Появляются головная боль, общее недомогание, сонливость, слабость, рвота, отсутствует аппетит. Повышается температура тела, определяются оболочечные и очаговые симптомы поражения мозга.
Затем острые симптомы купируются и наступает Скрытый, латентный (второй) период, Когда больной не предъявляет жалоб. В этот период формируется капсула абсцесса. Его продолжительность от нескольких недель до нескольких месяцев.
Третий или явный период заболевания Соответствует быстрому увеличению объема уже сформировавшегося абсцесса. Происходят быстрое повышение внутричерепного давления, остро нарастающие проявления очаговых симптомов. У больного вновь появляются апатия, вялость, сонливость, чередующаяся с выраженным возбуждением, бредом, галлюцинациями. На этом фоне больные жалуются на сильные приступообразные головные боли, утрату аппетита, тошноту, рвоту. Речь отрывистая, пациент с трудом односложно отвечает на вопросы. Температура теласубфебрильная, пульс замедлен (брадикардия). При исследовании глазного дна находят застойный сосок. Очаговые симптомы в зависимости от локализации процесса быстро нарастают: расстройства чувствительности и речи, парезы, иногда судороги конечностей.
В крови определяются умеренный лейкоцитоз, увеличение СОЭ. При люмбальной пункции регистрируют повышенное давление лик-вора, в котором определяют нормальное или незначительно повышенное содержание белка и форменных элементов. Их быстрое нарастание манифестирует о скором прорыве абсцесса в полость желудочков или в подоболочечное пространство.
При прогрессировании заболевания наступает Четвертый (терминальный) период. Он обычно непродолжительный и может развиваться по двум направлениям. Чаще происходит прорыв абсцесса в полость желудочков или субарахноидальное пространство в связи с некрозом или истончением капсулы абсцесса. При этом у больного появляется выраженная клиническая картина острого менингита, и в течение
1-2 суток наступает смерть. У других больных на почве острого отека и дислокации мозга внезапно наступает смерть в результате паралича дыхательного центра. У них наблюдают мгновенную остановку дыхания, быстро нарастающий цианоз кожи и слизистых, резкое падение сердечной деятельности.
Диагноз Абсцесса мозга устанавливают на основании жалоб, клинических данных с учетом прогрессирования симптоматики заболевания, наличия первичных гнойно-воспалительных очагов в челюст-но-лицевой области и шеи, инфекция из которых могла бы проникнуть в полость черепа и вызвать абсцесс.
Диагноз подтверждают присущие абсцессу мозга характерные клинические симптомы (очаговые симптомы, брадикардия), а также исследования периферической крови, спинно-мозговой жидкости. По показаниям, выполняют эхо-, электро-, пневмоэнцефалографию, компьютерную или магнитно-резонансную томографию. В некоторых случаях с участием нейрохирурга проводят абсцессографию путем пункции мозга и абсцесса с эвакуацией гноя и замещением его воздухом. Это не только способствует уточнению диагноза, но и помогает определить локализацию и размеры гнойного очага.
Лечение Абсцесса мозга включает в себя неотложное оперативное вмешательство в условиях специализированного нейрохирургического стационара для ликвидации опасного гнойного очага инфекции. В зависимости от конкретных показаний нейрохирургическая бригада выполняет один из трех основных видов операций при абсцессе мозга: закрытый или пункционный метод; открытый или дренажный; радикальный метод тотального удаления абсцесса вместе с капсулой.
Наряду с хирургическим лечением необходимо назначить антибактериальные препараты. При назначении первого эмпирического курса учитывают результаты современных исследований, относящиеся к одонтогенной природе абсцесса мозга (Белобородое В. Б., Лобзин Ю. В., 2002). Они показывают, что наиболее частыми возбудителями заболевания являются стрептококки, стафилококки, бактероиды, энтеро-бактерии, фузобактерии. Наиболее эффективными для эмпирического назначения антибиотиков оказались следующие схемы:
1. Внутривенно — Пенициллин с метронидазолом.
2. Внутривенно — Цефалоспорины III—IVпоколения с метронидазолом.
3. Внутривенно — Цефалоспорины III—IVпоколения с метронидазолом и ванкомицином.
Второй и последующие курсы антибиотикотерапии назначают в зависимости от идентификации возбудителей и их чувствительности к антибиотикам.
Другие виды лечения в послеоперационном периоде назначает нейрохирург с привлечением при необходимости врачей других специальностей.
Профилактика абсцесса головного мозга состоит в полноценном и своевременном лечении первичных гнойных очагов челюстно-лице-вой области.
Источник
На самом деле шапки ни при чём и болеют не только дети.
1. Менингит бывает, если не носить шапку
Это самый любимый миф, которым родители пугают непокорных детей. Он связан с тем, что в нашем сознании существует связь: холод — это простуды, сильный холод — это сильные простуды, в частности менингит. На самом деле это не так.
Менингит — это воспаление оболочек головного или спинного мозга. Причиной этого воспаления могут быть:
- Вирусы. Менингит может стать осложнением гриппа, герпеса, кори, паротита.
- Бактерии. Существуют «специальные» бактерии менингококки, которые вызывают заболевание. Кроме того, другие бактериальные инфекции, например туберкулёз, пневмококковая и гемофильная инфекции, тоже приводят к развитию менингита.
- Грибки, паразиты, простейшие. Все эти типы организмов могут вызывать менингит, который с трудом поддаётся лечению.
По большей части менингит передаётся воздушно-капельным путём, но некоторые бактерии и простейшие могут проникать в организм с заражённой водой или едой.
Через холодные уши или непокрытую голову менингит не передаётся.
Хотя, если из-за переохлаждения ослабнет иммунная защита и в этот же момент организм столкнётся с бактерией или вирусом, шансы заболеть менингитом повысятся.
2. От менингита не умирают
Это неправда. Менингит — смертельно опасное заболевание. Конечно, многое зависит от возбудителя болезни и от состояния самого заболевшего. Вирусные менингиты переносятся относительно легко , если сравнивать их с бактериальными.
Менингиты, причиной которых стали бактерии, нередко приводят к сепсису — смертельно опасному состоянию. В этом смысле очень опасны менингококки. Они вызывают менингит, который развивается стремительно, и человек может умереть буквально за несколько часов.
Из-за сложного течения болезни умирает каждый десятый человек, заболевший бактериальным менингитом .
3. Менингит — детская болезнь
Нет, менингитом болеют и дети, и взрослые. Но риск заболеть выше у маленьких детей, пожилых людей и людей с угнетённым иммунитетом (из-за ВИЧ-инфекции или химиотерапии). Кроме того, маленькие дети часто не защищены прививками. И в итоге болеют менингитом в десятки раз чаще взрослых .
Опаснее всего менингит именно для новорождённых, которым ещё не исполнилось одного месяца . Следующий опасный возраст — от трёх до восьми месяцев.
4. Менингит — это когда сильно болит голова
Действительно, головная боль — один из основных симптомов менингита. Но далеко не единственный. Причём течение болезни может отличаться, ведь оно зависит и от причины менингита.
У детей и взрослых болезнь также может протекать по-разному. Детский менингит опаснее взрослого, потому что его сложно вычислить, особенно когда малыш не умеет говорить или выражать мысли.
Общие симптомы менингита у детей:
- Раздражительность.
- Отказ от еды.
- Высокая температура.
- Слабость, вялость, сонливость.
- Возможна рвота.
То есть это симптомы, которые могут проявиться вообще при любом заболевании: от обычной простуды до отравления.
Симптомы менингита у взрослых:
- Высокая температура.
- Головная боль.
- Ригидность мышц шеи. Ригидность — это высокая плотность, негибкость. Больной лежит в определённом положении, ему трудно согнуть шею.
- Светобоязнь. Свет раздражает глаза и усиливает головную боль.
- Сонливость вплоть до того, что человека трудно разбудить.
- Тошнота и рвота.
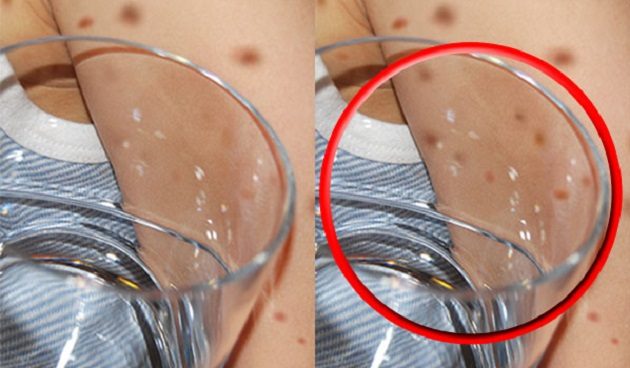
Основной симптом менингококковой инфекции — характерная геморрагическая сыпь. Это значит, что высыпания напоминают кровоизлияния или синяки. Они могут быть маленькими, похожими на звёздочки, которые постепенно становятся больше и сливаются в пятна. Если нажать на такое высыпание, оно не побледнеет .
Иногда для диагностики используют «метод стакана». Нужно взять прозрачный стакан и надавить им на участок кожи с сыпью. Если пятна будут видны сквозь стекло, нужно звонить в скорую, чтобы как можно быстрее начать лечение.
 greenwichccg.nhs.uk
greenwichccg.nhs.uk
Важно обязательно сказать диспетчеру скорой, что у больного есть такая сыпь. Это особенный случай, действовать нужно быстро.
5. От менингита нет лечения
Всё зависит от того, о каком типе менингита идёт речь.
- Вирусные менингиты обычно проходят сами, в том числе потому, что эффективных противовирусных лекарств не так много. Если менингит, например, вызван вирусом гриппа или герпеса, то врачи могут использовать специальные противовирусные средства, но это скорее исключение, чем правило.
- Бактериальный и грибковый менингиты лечатся при помощи антибиотиков.
В любом случае менингит лечат в стационаре под контролем врачей. Кроме антибиотиков, применяют инфузионную терапию — вливание питательных растворов, которые помогают поддерживать водный баланс. Также назначают препараты, которые снижают риск отёка мозга, используют кислородные маски, если возникают трудности с дыханием. Чтобы больному стало легче, применяют обезболивающие и противорвотные препараты.
6. Менингитом болеют только в бедных странах
В некоторых странах с низким уровнем жизни (в Африке , в Саудовской Аравии) менингитами действительно болеют больше и чаще. А вообще, менингит — это довольно редкая инфекция, но не настолько, чтобы забыть о её существовании.
От 5 до 10% взрослых являются носителями менингококков, но не болеют. Зато могут заразить других людей. Если люди живут в тесноте, то процент носителей заметно повышается , вплоть до 60%. Поэтому риск заразиться выше в местах, где собирается много людей на небольшой территории: в детских садах, школах, казармах.
7. Прививки от менингита нет
Не существует прививки, которая на 100% защитит от всех возбудителей менингита. Но от некоторых вирусов и бактерий вакцины есть.
Прививка от менингококка
Менингококки — это бактерии, которые вызывают менингит, как видно из названия. Существует несколько типов этих бактерий, есть и прививки, которые защищают от одного или нескольких. В России профилактическая прививка от менингококка не входит в перечень обязательных. Прививают только по эпидемиологическим показаниям (если где-то случилась вспышка). И ещё отдельно советуют привиться призывникам, которые отправляются на срочную службу. Но в частных центрах сделать прививку можно и детям, и взрослым.
Прививка от пневмококка
Пневмококк может стать причиной менингита. И эта прививка вошла в национальный календарь относительно недавно. Это значит, что детям её сделают по плану, а взрослым стоит самостоятельно пройти вакцинацию.
Прививка от гемофильной инфекции
Она не внесена в национальный календарь и по-прежнему остаётся на совести пациентов. Её можно сделать в частном центре с соответствующей лицензией, она входит в состав некоторых комбинированных вакцин (это вакцины, которые защитят сразу от нескольких заболеваний).
Прививка от гриппа
Делается каждый год. Вакцину взрослые и дети могут получить бесплатно или за деньги — как удобнее и как вам больше нравится. Прививка значительно снижает риск осложнений, в том числе менингита.
Прививка от кори и паротита
Входит в национальный календарь вакцинации, защищает ещё и от краснухи. Детям делается по плану. Взрослым, не проходившим вакцинацию, нужно сделать прививку самостоятельно.
8. После менингита всегда становятся инвалидами
После перенесённого бактериального менингита инвалидами становятся 20% выздоровевших. Это очень много. Самое распространённое осложнение менингита — потеря слуха, вплоть до полной.
Другие осложнения :
- Нарушения памяти.
- Трудности обучения.
- Повреждения мозга.
- Нарушения походки и координации.
- Судороги.
- Почечная недостаточность.
- Шок.
- Потеря конечностей. Иногда их приходится ампутировать из-за менингококковой инфекции, которая повреждает не только мозг.
- Смерть.
9. Чтобы не заболеть менингитом, не надо простужаться
В какой-то степени это верно: меры профилактики ОРВИ (в том числе гриппа) и менингита очень похожи. Чтобы не подцепить бактерию или вирус, нужно:
- Часто и тщательно мыть руки, особенно в период эпидемий ОРВИ.
- Не контактировать с больными людьми.
- Вести здоровый образ жизни, чтобы не заболевать или выздоравливать с минимальными потерями.
Но главная мера — делать все доступные прививки, которые могут защитить от бактерий и вирусов.
Читайте также
- Грипп: как не заболеть и как лечиться →
- Как лечить простуду: бюджетные средства, которые действительно помогают →
- Кому и зачем нужно удалять гланды →
Источник